Webinar Pana Dra Wojciecha Skorupy należy do cyklu edukacyjnego Życie z mukowiscydozą i jest objęty patronatem merytorycznym Polskiego Towarzystwa Mukowiscydozy, a sfinansowany został z grantu edukacyjnego Pfizer Polska sp. z o.o.
Na wstępie Pan Doktor przypomniał, że chorzy na mukowiscydozę udający się do poradni czy szpitali powinni zawsze nosić maskę, by chronić się przed zakażeniem nie tylko bakteriami ale i wirusami takimi jak RSV, SARS-CoV-2 czy też wirus grypy.
Mukowiscydoza jest chorobą wielonarządową, na którą obecnie na świecie choruje powyżej 70 000 osób. Objawy kliniczne mukowiscydozy dotyczą każdej części ciała: dróg oddechowych górnych i dolnych, układu pokarmowego, narządów rodnych, szczególnie u mężczyzn. Najczęstszą przyczyną zgonów jest przewlekła postępująca choroba płuc, dlatego tych chorych leczą głównie pulmonolodzy z pomocą lekarzy innych specjalności.
Dla usystematyzowania Pan Doktor wymienił, z czego składa się leczenie mukowiscydozy:
- fizjoterapia,
- antybiotykoterapia,
- leczenie inhalacyjne,
- żywienie i enzymy,
- leczenie modulatorami,
- leczenie chorób towarzyszących,
- przeszczepienie płuc i wątroby.
Fizjoterapia jest odwiecznym problemem we wszystkich ośrodkach na całym świecie. Szczególnie widać to u pacjentów dorastających i młodych dorosłych. Dzieci są pilnowane i motywowane przez rodziców, natomiast dorastając, młodzi dorośli nie doceniają jej znaczenia i często z niej rezygnują. Zatem pierwsza uwaga: żeby fizjoterapia była skuteczna, musi być wykonywana. Trzeba zwrócić uwagę, że fizjoterapia to nie tylko inhalacje, które są częścią leczenia i z którymi wiążą się wszelkiego rodzaju zabiegi fizjoterapeutyczne. Nie ma jednej metody fizjoterapii, którą mogliby stosować wszyscy chorzy i która na pewno byłaby najlepsza, więc fizjoterapię należy dostosować do każdego chorego: jednemu odpowiada PEP, czyli dodatnie ciśnienie wydechowe, a drugiemu Flutter albo Aerobika, czyli urządzenia wytwarzające oscylacyjne dodatnie ciśnienie wydechowe. Obecnie coraz powszechniej stosuje się Simeox, który jest urządzeniem bardzo dobrym, ale kosztownym. Pan Doktor sceptycznie podchodzi do kamizelki i raczej jej nie zaleca. Radzi, żeby po użyciu kamizelki (jeśli ktoś z niej korzysta) zastosować Flutter albo Aerobikę. Są różnego rodzaju techniki oddechowe jak ACBT popularne w Wielkiej Brytanii czy drenaż autogeniczny itd.; będą one szerzej omawiane na webinarze fizjoterapeutycznym. Fizjoterapia jest działaniem mającym na celu utrzymanie chorego w maksymalnie dobrej formie. Oprócz fizjoterapii stosuje się antybiotyki w okresach zaostrzeń infekcyjnych oraz przewlekle najczęściej u chorych zakażonych Pseudomonas aeruginosa. Antybiotyki podawane są doustnie, dożylnie lub w nebulizacjach.
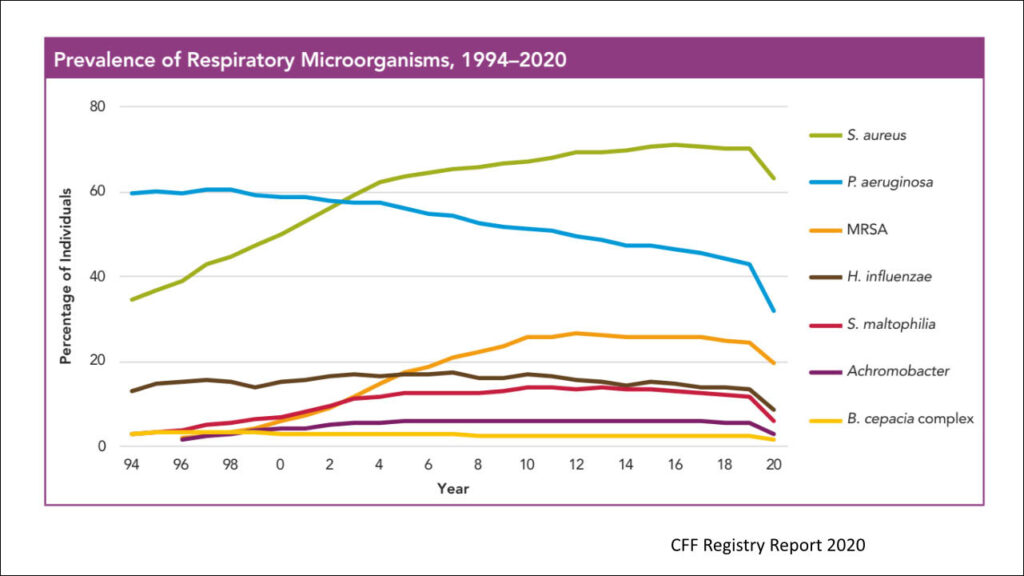
Pan Doktor omówił wykres, na którym zostały wymienione drobnoustroje, z jakimi najczęściej mamy do czynienia u chorych na mukowiscydozę (ryc. 1). Istnieją też bakterie niewymienione na wykresie, które spotyka się rzadko, głównie u osób mających zaawansowaną mukowiscydozę i często wymagających dożylnej antybiotykoterapii. U nich występują szczepy bakterii opornych; takie zakażenia trudno się leczy. U części chorych występują zakażenia mieszane, np. gronkowcem złocistym i pałeczką ropy błękitnej (Pseudomonas aeruginosa). Jeśli przyjrzeć się wykresowi, to od 2019 r. obserwuje się zmniejszenie częstości zakażeń – wtedy to, w listopadzie 2019 r., zarejestrowano trójskładnikowy modulator, czyli eleksakaftor-tezakaftor-iwakaftor (ETI), do użycia w USA i Europie. W wyniku zastosowania modulatora u części chorych dochodzi do eradykacji zakażeń, u części zaś zmienia się ich charakter. Na przykład tam, gdzie występowało zakażenie pałeczką ropy błękitnej i gronkowcem, hoduje się już tylko jedną z tych bakterii. Zdarza się też zastąpienie zakażenia gronkowcem zakażeniem Haemophilus. Skuteczne oczyszczenie oskrzeli po zastosowaniu modulatora stwarza problemy z uzyskaniem plwociny do badań. Chorzy przestają wykrztuszać. W takich przypadkach stosuje się na przykład plwocinę indukowaną, a w pewnych sytuacjach klinicznych bronchoskopię.
Pan Doktor krótko przypomniał, co to jest zaostrzenie infekcyjne. Mukowiscydoza przebiega zwykle w sposób „płaski”, z okresami pogorszenia samopoczucia. Zaostrzenie w mukowiscydozie nie zawsze objawia się silnym osłabieniem, wysoką gorączką, bardzo wysokimi wskaźnikami stanu zapalnego itd. Jeśli jednak spojrzeć na kryteria Fuchsa z 1994 r., to żeby uznać stan chorego za zaostrzenie, wystarczy spełnić cztery z dwunastu warunków (ryc. 2). Na przykład chory może mieć obniżenie tolerancji wysiłku, nasilenie duszności i kaszlu, może też odczuwać osłabienie lub utratę apetytu. Część z chorych w okresach zaostrzeń infekcyjnych bardzo szybko traci na wadze, np. w ciągu dwóch tygodni 2 kg, co już jest wskaźnikiem pogorszenia stanu chorego.

W 2011 r. Bilton i wsp. opublikowała prostszą skalę dotyczącą zaostrzenia infekcyjnego. Według tej skali wystarczą dwa spośród wymienionych warunków, by rozpoznać zaostrzenie.
Na zaostrzenie wskazują:
- zmiana w charakterze, objętości lub kolorze plwociny,
- nasilenie kaszlu; osłabienie; niska tolerancja wysiłku,
- jadłowstręt lub utrata wagi,
- obniżenie wskaźników spirometrycznych,
- nasilenie duszności.
W leczeniu zaostrzeń stosuje się antybiotykoterapię oraz intensyfikację fizjoterapii. U chorych niewykonujących przed zaostrzeniem żadnej fizjoterapii pierwszorzędne znaczenie ma właśnie fizjoterapia, a antybiotyk jest czynnikiem wspomagającym. Pan Doktor podkreślił, że dawki antybiotyków muszą być odpowiednio wysokie. Jeżeli chodzi o leczenie doustne, to najczęściej stosuje się je na zakażenia wywołane bakteriami wrażliwymi, czyli MSSA, Haemophilus influenzae, czasem MRSA, czasem Pseudomonas aeruginosa.
Przewlekłe leczenie azytromycyną jest stosowane u chorych, którzy są przewlekle zakażeni Pseudomonas aeruginosa, i tak naprawdę nie jest to antybiotykoterapia w dosłownym znaczeniu tego słowa, bo azytromycyna nie działa na PA, natomiast działa na biofilm, czyli alginat, który wytwarzają szczepy śluzowe PA. Azytromycyna zmienia strukturę biofilmu oraz działa przeciwzapalnie, co ułatwia oczyszczanie dróg oddechowych. Przed laty nie stosowano azytromycyny, bo nie była znana ta jej właściwość. Jest ona stosowana w takich wskazaniach 250 mg 3 razy w tygodniu u osób o wadze poniżej 40 kg i 500 mg 3 razy w tygodniu u osób ważących powyżej 40 kg.
Mykobakteriozy to choroby wywołane przez prątki niegruźlicze, które leczone są przez wiele miesięcy lekami doustnymi lub doustnymi i dożylnymi, czasem lekami doustnymi i w nebulizacji, w zależności od tego, jaki to jest prątek i jak zaawansowane są zmiany (rozstrzenie oskrzeli czy jamy). Przykładem zakażenia prątkami jest zakażenie Mycobacterium abscessus. Leczenie takiego zakażenia trwa wiele miesięcy, jest trudne i obarczone wysokim ryzykiem niepowodzenia. Początkowo stosuje się kilkutygodniowe leczenie wstępne antybiotykami dożylnymi, po którym następuje podtrzymujące leczenie doustne i nebulizacyjne. W części ośrodków w trakcie leczenia podtrzymującego stosuje się dwutygodniowe wstawki leczenia dożylnego.
Jeżeli chodzi o zakażenia gronkowcem złocistym, to bardzo dobrym antybiotykiem doustnym jest cefadroksyl (Duracef, Biodroxil). U dorosłych zalecana dawka wynosi 2 razy 1 g.
Leczenie zaostrzeń jest bardzo ważne, bo źle wyleczone zaostrzenia infekcyjne będą prowadziły do utraty objętości płuc. W okresach zaostrzeń częściej wykonuje się inhalacje i fizjoterapię oczyszczającą drzewo oskrzelowe. U chorych zakażonych Pseudomonas aeruginosa w okresie dożylnej antybiotykoterapii najczęściej rezygnuje się z antybiotykoterapii inhalacyjnej na rzecz inhalacji ułatwiających oczyszczanie dróg oddechowych. W pewnych sytuacjach klinicznych, gdy np. nie można zastosować kolistyny dożylnie, stosuje się ją w nebulizacji w połączeniu z dożylnym antybiotykiem betalaktamowym.
Jeśli chodzi o zakażenia PA i innymi pałkami gram-ujemnymi (ryc. 3), to zasadniczo zgodnie z zaleceniami Europejskiego Towarzystwa Mukowiscydozy w leczeniu stosuje się kombinację dwóch antybiotyków i trwa ono około 14 dni (choć może trwać dłużej).

Kryterium, które wskazuje na to, że leczenie zaostrzenia było skuteczne, to przede wszystkim dobrostan chorego potwierdzony poprawą wskaźników spirometrycznych. Porównuje się wtedy wyniki spirometrii z najlepszymi wynikami z poprzednich przeleczeń, np. po ostatnich dożylnych antybiotykoterapiach lub z okresu stabilnego. Celem jest osiągnięcie takiego samego wyniku, jaki był przed zaostrzeniem. Jeśli nie udaje się go uzyskać, należy rozważyć alergiczną aspergilozę oskrzelowo-płucną (AAOP), zakażenie prątkami nie gruźliczymi lub aspergillozowe zapalenie oskrzeli (ang. aspergillus bronchitis). AAOP to choroba alergiczna będąca następstwem kontaktu z antygenem grzyba Aspergillus, który może występowaćw drogach oddechowych chorych na mukowiscydozę oraz zatokach osób chorych na mukowiscydozę. Badaniem przesiewowym dla AAOP jest oznaczenie stężenia całkowitego IgE. U chorych na mukowiscydozę raz w roku (lub częściej, jeżeli istnieje taka potrzeba kliniczna) powinno się wykonywać posiewy w kierunku prątków. Wykonuje się je w specjalny sposób, poddając próbkę dekontaminacji mającej na celu zapobieżenie zarośnięcia pożywki przez inne drobnoustroje z drzewa oskrzelowego chorych na mukowiscydozę. Aspergillozowe zapalenie oskrzeli leczy się środkami przeciwgrzybicznymi (itrakonazol, worykonazol, izawukonazol; ten ostatni to najnowszy lek, który jest kosztowny, ale posiada bardzo korzystne spektrum działania dla pacjentów i prawie nie ma interakcji z modulatorami).
Pan Doktor omówił leczenie antybiotykami betalaktamowymi (ryc. 4). Skupił się na leczeniu ceftazydymem, który dla pacjentów z mukowiscydozą powinien być podawany w minimalnej dawce 9 g na dobę dla przeciętnego chorego, a przy cięższych zaostrzeniach nawet 12 g na dobę. Połączenie ceftazydymu z awibaktamem (czyli inhibitorem beta-laktamaz nowej generacji) jest stosowane przy leczeniu szczepów bakteryjnych opornych na pozostałe antybiotyki.

Według Pana Doktora wśród karbapenemów (imipenem, meropenem, meropenem/waborbaktam) jednoskładnikowy meropenem jest lepszy. Przy antybiotykach betalaktamowych bardzo korzystne są tak nielubiane przez pacjentów wydłużone wlewy, trwające dwie lub trzy godziny (na Zachodzie są m.in. stosowane ciągłe wlewy wymagające pompy albo zbiorników elastomerowych). W celu ilustracji wydłużonych wlewów w przypadku antybiotyków betalaktamowych Pan Doktor przedstawił przykład charakterystyki produktu ceftazydym z awibaktamem, gdzie w zaleceniach jest dwugodzinny wlew (ryc. 5).

Pan Doktor dodał również uwagę dotyczącą kolistyny. Otóż przy kolistynie podawanej dożylnie długi wlew trwający godzinę lub półtorej zmniejsza ryzyko następstw w postaci mrowienia w obrębie głowy, bólu promieniującego do szczęki, uszu lub szyi. Obecnie kolistynę stosuje się w schemacie dwa razy dziennie: najpierw cała dawka dobowa w jednej wydłużonej kroplówce, a potem dwa razy dziennie ta dawka dobowa podzielona na pół. Część pacjentów bardzo źle znosi tę dawkę nasycającą – u tych chorych stosuje się od początku leczenie w mniejszych dawkach dwa razy dziennie. Objawy dyskomfortu po kolistynie najczęściej ustępują po dwóch dniach leczenia.
W leczeniu PA stosuje się także aminoglikozydy (tobramycynę, amikacynę). W tej chwili tobramycyna jest niedostępna na polskim rynku. W wypadku aminoglikozydów siła działania antybiotyku nie zależy od czasu podania, lecz od maksymalnego stężenia, zatem podaje się całą dawkę dobową raz dziennie, co po pierwsze poprawia skuteczność leczenia, a po drugie zmniejsza częstość objawów niepożądanych.
Wracając do gronkowców, Pan Doktor krótko omówił leczenie MSSA (ryc. 6), dodając, że amoksycylina z kwasem klawulanowym słabo działa na te szczepy bakterii, a chinolony (lewofloksacyna, moksyfloksacyna) stwarzają ryzyko mutacji szczepów MSSA, dlatego nie powinny być stosowane w leczeniu tych zakażeń. Również ciprofloksacyna nie jest antybiotykiem wykorzystywanym w zakażeniach gronkowcem złocistym; to antybiotyk na zakażenia bakteriami gram-ujemnymi. Jeśli chodzi o MRSA, to najczęściej stosowanym w ośrodku Doktora antybiotykiem jest linezolid, który osiąga niezwykle wysokie stężenia w układzie oddechowym i działa błyskawicznie już po pierwszej dawce, hamując uwalnianie toksyn bakteryjnych. Linezolid podany doustnie osiąga takie same stężenia jak po podaniu dożylnym, co jest ogromną wygodą, ale to antybiotyk drogi: jedna kuracja w trybie ambulatoryjnym kosztuje ok. 4 tys. złotych. Z pozostałych leków na MRSA wankomycyna, choć znajduje się w zaleceniach, jest stosowana bardzo rzadko w ośrodku Doktora, a ceftarolina nie ma rejestracji dla zakażeń układu oddechowego wywołanych MRSA. Stąd też w przypadku ceftaroliny należy się posiłkować procedurą pozarejestracyjnego stosowania leku.

Przy antybiotykoterapii należy wziąć pod uwagę kilka czynników (ryc. 7). Ponieważ teraz bardzo wielu pacjentów przyjmuje modulatory CFTR, lekarze muszą sprawdzać, czy antybiotyki wchodzą z nimi w interakcje. Bardzo ważne jest też wczesne rozpoznanie zaostrzenia, czyli wywiad, i tu pacjent musi wiedzieć, że jeżeli coś się dzieje, to powinien zgłosić się do swojego ośrodka i uzgodnić dalsze postępowanie. Szczególne znaczenie u chorych przyjmujących modulatory ma właściwy dobór antybiotyków, w czym pomagają ostatnie oraz wcześniejsze posiewy, a także analiza tego, jakie leki były skuteczne dla konkretnego chorego. Jeśli stan pacjenta się nie poprawia, to, jak Pan Doktor powiedział już wcześniej, przyczyną mogą być zakażenia grzybicze, prątkami lub bakteriami beztlenowymi.

Omawiając dostępne w programie lekowym antybiotyki w nebulizacji (ryc. 8), czyli wysokostężoną tobramycynę i lewofloksacynę, Pan Doktor podkreślił, że nieszczęśliwie w Polsce stosowanie któregoś z tych antybiotyków wyklucza użycie drugiego. Jeśli u chorego występuje nietolerancja kolistyny, to przepisywana jest wysokostężona tobramycyna, a jeżeli pacjent nie toleruje nebulizacji z tobramycyny, może leczyć się lewofloksacyną. Przy nietolerancji kolistyny należy spróbować rozpuszczać ją nie w roztworze fizjologicznym 0,9% NaCl, lecz 0,45% NaCl (2 ml wody do iniekcji i 2 ml 0,9% NaCl zmieszać z kolistyną w dawce 2 razy po 2 mln). Natomiast aztreonam ma tę wadę, że nie jest w programie lekowym i stosuje się go trzy razy dziennie, co stanowi dla chorych dodatkowe obciążenie. Każda nebulizacja antybiotykiem powinna być poprzedzona betamimetykiem, a wszelką fizjoterapię należy wykonywać przed wykonaniem inhalacji.

Leczenie inhalacyjne to także nebulizacje z roztworów soli (najczęściej stosuje się roztwory 6% NaCl lub 7% NaCl, bo są najskuteczniejsze), dornazy alfa (trzeba pamiętać, by robić fizjoterapię ok. 2 godz. po Pulmozyme) i betamimetyków. O sprzęt do nebulizacji należy dbać, czyścić go, płukać i w odpowiedni sposób suszyć, a w wypadku inhalatorów dyszowych trzeba pamiętać o wymianie filtrów powietrza.
Żywienie w mukowiscydozie będzie omawiane na webinarach dietetycznych, ale Pan Doktor podkreślił, by nie przyjmować za mało enzymów, co wiąże się ze skutkami w postaci m.in. biegunek.
Przy omawianiu programu lekowego B112 dla modulatorów Pan Doktor wspomniał o interakcjach modulatorów z innymi produktami leczniczymi oraz substancjami; do ostatnich należą m.in. grapefruity. Obecnie należy bardzo ostrożnie podchodzić do owoców cytrusowych, które często są zmutowane, a dodatkowo mogą uczulać. Dla zainteresowanych wyszukaniem szczegółowych interakcji modulatorów z przyjmowanymi lekami podajemy adresy trzech stron:
- https://reference.medscape.com/drug-interactionchecker
- https://www.webmd.com/interaction-checker/default.htm
- https://go.drugbank.com/drug-interaction-checker
Pan Doktor podkreślił, że sprawdzać trzeba właśnie na dwóch lub trzech stronach, gdyż na stronie amerykańskiej nie będzie leków zarejestrowanych tylko w Europie.
Leki bez interakcji z modulatorami zostały wymienione w ryc. 9.

Pan Doktor przypomniał, że szkodliwe mogą być nie tylko interakcje z modulatorami, ale też te z lekami hepatotoksycznymi, czyli uszkadzającymi wątrobę, np. ibuprofen (jego przyjmowanie może zwiększyć aktywność enzymów wątrobowych). Koniecznie trzeba zwracać na te leki uwagę.
Na koniec usłyszeliśmy jeszcze o przeszczepieniach, że są taką metodą leczenia jak wszystkie inne, mają swoje uwarunkowania i wskazania. Decyzje o przeszczepieniu podejmuje się w sytuacji naprawdę krytycznej, kiedy niebezpieczeństwo zgonu pacjenta jest bardzo wysokie i ryzyko pozostawienia go bez operacji przewyższa ryzyko związane z przeszczepieniem. W Polsce jest szereg ośrodków transplantacyjnych, gdzie pracują chirurdzy o dużym doświadczenia, również w przeszczepianiu narządów u chorych na mukowiscydozę.
Pytania
Pyt. 1. Laryngolog po przeleczeniu syna, który miał silny katar i u którego doszło nawet do upośledzenia słuchu, zaleciła przebadanie go na alergie. Czy zaleca Pan dla syna rozpocząć od badań na podstawowe alergeny, czy od razu na choroby alergiczne charakterystyczne dla mukowiscydozy, czyli m.in. aspergilozę płucną?
Odp. Pierwsza rzecz, jaką należy sprawdzić, to IGE całkowite. To podstawowe badanie przesiewowe, wskazujące alergiczną aspergilozę, w zależności od jego wyników trzeba będzie podjąć następne kroki. Minimalne stężenie IGE całkowitego wskazujące na aspergilozę wynosi 500.
Pyt. 2. Na czym polega fizjoterapia u chorych dorosłych?
Odp. Jest szereg różnych technik, kilka z nich Doktor omówił w wystąpieniu, trzeba spotkać się z fizjoterapeutą i wybrać te techniki, które będą skuteczne i które zaakceptuje pacjent.
Pyt. 3. Czy w przypadku bardzo opornych na fizjoterapię pacjentów można wdrożyć aktywność fizyczną i czy to choć trochę może zastąpić standardową fizjoterapię oddechową?
Odp. Wysiłek fizyczny najlepiej byłoby połączyć z fizjoterapią. Część pacjentów twierdzi, że może podnieść sobie wyniki ćwiczeniami i na pewno, mając dobre wskaźniki spirometryczne, można poprawić wykrztuszanie. Jednak u chorych z zaawansowanymi zmianami płucnymi sam wysiłek fizyczny nie wystarczy, musi być fizjoterapia.
Pyt. 4. Jakie są inne (oprócz odkrztuszania) metody pobrania plwociny do posiewu? Przy leczeniu lekami przyczynowymi pozyskanie plwociny u chorych jest obecnie niezwykle trudne.
Odp. Jest plwocina indukowana, czyli inhalacje z soli stężonej. Niektórzy lepiej odkrztuszają rano, dlatego część pacjentów wtedy dostaje jałowe pojemniki, odkrztusza plwocinę i przynosi ją na badania. Jeśli istnieje natomiast kliniczna przyczyna, to najlepszą metodą pobrania próbek jest bronchoskopia.
Pyt. 5. Pytanie odnośnie do chorych bez F508del: czy opracowywane są leki, czy coś wiadomo na dzień dzisiejszy?
Odp. Cały czas są prowadzone badania plus bada się, czy obecnie istniejące leki można zastosować u chorych z rzadką mutacją. To kwestia różnych systemów służby zdrowia i możliwości zastosowania. Dotąd nie wiadomo, jak te leki będą silnie działały u takich chorych.
Pyt. 6. Coraz więcej kobiet z mukowiscydozą będących na lekach przyczynowych zachodzi w ciążę – w jaki sposób ośrodki CF będą zapewniały opiekę ciężarnym i czy ginekolog powinien mieć jakieś pojęcie o mukowiscydozie?
Odp. Ogólnie polega to na współpracy lekarza prowadzącego mukowiscydozę i lekarza ginekologa. Chore w ciąży są normalnie pod opieką pulmonologów, którzy wymieniają uwagi z ginekologami. Jeśli są jakieś potrzeby związane z mukowiscydozą, to się je spełnia. W ostatnim okresie ciąży wykonywanie spirometrii nie ma żadnego znaczenia, bo wyniki będą zafałszowane. Oczywiście trzeba dostosowywać leki do ciąży. W Instytucie istnieje taki schemat, że przed porodem pacjentka jest przeleczona antybiotykami, które można zastosować u tej chorej, by poprawić jakość porodu. Generalnie ginekolog powinien wiedzieć o mukowiscydozie i kontaktować się telefonicznie z lekarzem prowadzącym mukowiscydozę w celu wspólnych ustaleń.
Pyt. 7. Jeśli nie ibuprofen, to jakie leki przeciwzapalne i przeciwgorączkowe przyjmować?
Odp. Przede wszystkim stosować ich jak najmniej i powyżej temperatury 38,5°C. Należy pilnować nawodnienia. Są metody fizyczne chłodzenia organizmu (chłodne ręczniki czy kąpiele). Nie może tych leków być dużo.
Pyt. 8. Od roku przyjmuję leki przyczynowe Kaftrio i Kalydeco, od pół roku walczę z niegojącą się raną na nodze, wyniki wszelkie są okej, wątroba okej, czy leki przyczynowe mogą pogarszać gojenie się ran?
Odp. Nie, nie mogą. Natomiast źle kontrolowana cukrzyca sprzyja niegojeniu się ran.
Pyt. 9. Jakie mogą być przyczyny, że leki przyczynowe nie działają?
Odp. Najczęstszą przyczyną, że modulatory nie działają, jest to, że są źle przyjmowane, czyli nie są przyjmowane z odpowiednią ilością tłuszczu i odpowiednią dawką enzymów trzustkowych. Jeżeli mówimy o jakichś mutacjach rzadkich, to tu siłę działania leku przyczynowego trudno zagwarantować. Niektórzy pacjenci pamiętają o odpowiednim przyjmowaniu leku porannego, natomiast zapominają o spożywaniu odpowiedniej ilości tłuszczu i dawki enzymów z lekiem przyjmowanym wieczorem.
Pyt. 10. Czy jest szansa, że kiedyś zmienią się dawki leków przyczynowych, tak żeby były one zależne od np. wagi chorego?
Odp. To raczej gdybanie, szansa jest, ale na razie nie ma takiej możliwości.
Pyt. 11. Czy osoby dorosłe po przeszczepieniu płuc są przyjmowane w ośrodkach leczenia mukowiscydozy (kontrola np. laryngologiczna, hepatologiczna), czy muszą kontrolować się w różnych poradniach? Nie chodzi o kontrolę przeszczepu w ośrodku, który przeszczepiał.
Odp. Jeżeli jest szpital wielospecjalistyczny, to tak. Natomiast w ośrodku Pana Doktora nie ma takiej możliwości.
Pyt. 12. Czy rozwój zespołu suchego oka i problemy z gruczołem Meiboma może być spowodowany przyjmowaniem leków przyczynowych?
Odp. Są pewnego rodzaju problemy oczne sygnalizowane przez niektórych pacjentów, ale czy to konkretnie jest związane z modulatorami, Pan Doktor nie wie, ale sprawdzi.
Pyt. 13. Ile gramów tłuszczu powinniśmy przyjmować, by leki przyczynowe dobrze się wchłaniały?
Odp. W opisie leku zalecane jest 15 gramów, ale brutalna prawda jest taka, że należy samemu indywidualnie sprawdzić. Często zalecanymi tłuszczami są masło, oliwa lub olej. Lepiej więcej tłuszczu niż mniej, ale z odpowiednią dawką enzymów trzustkowych.
Pyt. 14. Czy osoba zakwalifikowana do programu leczenia modulatorami przy zmianie ośrodka na terenie Polski musi ponownie przechodzić kwalifikację?
Odp. Nie musi przechodzić ponownej kwalifikacji, może nastąpić tzw. przekazanie programu, czyli ośrodek, który dotychczas prowadził chorego, przekazuje tego pacjenta do innego szpitala, pod warunkiem że ten drugi ośrodek go przejmie.
Pyt. 15. Ciągłe biegunki przy lekach przyczynowych.
Odp. Trzeba zwiększyć dawkę enzymów trzustkowych i zobaczyć, jak dawka kontroluje te stolce. Najlepiej zwiększać po jednej kapsułce i obserwować.
Relacja została przygotowana przez redakcję czasopisma „Mukowiscydoza”
Link do nagrania z webinarium:
Praktyczne aspekty leczenia dorosłych chorych na mukowiscydozę