O zastosowaniu soli hipertonicznej, w stężeniach przekraczających 0,9%, pisałem w „Mukowiscydozie” już trzykrotnie (na str. 10 w nr 18 i 26 oraz na str. 11 w nr 23). Postępy wiedzy o mechanizmach działania, bezpieczeństwie leczenia i jego efektach zasługują na ponowne podjęcie tematu.
Sól fizjologiczna
Tego określenia używa się dla roztworu chlorku sodu (NaCl) o takim samym ciśnieniu osmotycznym jak wnętrze ludzkiego ciała (zob. więcej: „Mukowiscydoza” nr 18, str. 12 i 13). Równość ciśnień osmotycznych zachodzi tylko dla roztworu NaCl o stężeniu 0,9%. Roztwory o innych stężeniach będą albo hipotoniczne (stężenia mniejsze od 0,9%), albo hipertoniczne (większe od 0,9%).
Prawidłowe nazewnictwo jest bardzo ważne, chociażby dla precyzyjnej komunikacji z lekarzem. Niejednokrotnie rodzice mówią, że robią inhalacje z soli hipertonicznej, a okazuje się, że stosują roztwór 0,9%, jak i odwrotnie, mówią o inhalacjach z soli fizjologicznej, a okazuje się, że tak naprawdę mieszają ze sobą roztwór 0,9% z 10-procentowym, czyli podają sól hipertoniczną. Warto również wiedzieć, jakie stężenie NaCl jest faktycznie inhalowane.
0,9% NaCl – roztwór fizjologiczny
> 0,9% NaCl – roztwór hipertoniczny
Mechanizm działania
Zaburzona czynność białka CFTR w wyniku mutacji genu odpowiadającego za jego syntezę powoduje u chorych na mukowiscydozę zaburzenia transportu jonów i wody przez nabłonki. W płucach to zjawisko prowadzi do odwodnienia i zagęszczenia oraz zmniejszenia grubości płynu pokrywającego oskrzela i osłabienia mechanizmów oczyszczania płuc (tzw. klirens śluzowo-rzęskowy). Zastój treści oskrzelowej powoduje zwiększenie podatności na zakażenia układu oddechowego (rys.1).
Okazuje się, że inhalacje z soli hipertonicznej, a najlepiej przebadane jest stężenie 7%, dają wyraźną poprawę klirensu śluzowo-rzęskowego i oczyszczania płuc. Dzieje się tak nawet u chorych niewykazujących uchwytnych uszkodzeń płuc. Najprawdopodobniej zachodzi to dzięki takim zjawiskom jak:
- napływ wody do płynu otaczającego rzęski w wyniku osmotycznego działania soli, co zwiększa grubość jego warstwy i ułatwia ruch rzęsek (rys. 1);
- bezpośrednie działanie soli na warstwę śluzową poprzez rozrywanie wiązań jonowych, zmniejszające lepkość śluzu;
- zwiększanie stężenia jonów w warstwie śluzowej prowadzące do zmniejszenia sił odpychających cząstki śluzu, co ułatwia jego usuwanie.
W badaniach klinicznych wykazywano większą skuteczność częstszych inhalacji z soli hipertonicznej. Podawanie 7-procentowego NaCl cztery razy na dobę, po 5 ml na każdą inhalację, dawało wyraźnie lepszą poprawę wskaźników czynności wentylacyjnej płuc w porównaniu do podawania dwa razy na dobę.
Glikozaminoglikany
Ta grupa związków chemicznych jest głównym składnikiem macierzy pozakomórkowej w tkance podnabłonkowej i ścianach oskrzeli. W popłuczynach oskrzelowo-pęcherzykowych od chorych na CF wykazano znaczne podwyższenie ich stężenia. Udowodniono również, że komórki nabłonka oskrzelowego w CF wytwarzają znacznie więcej siarczanu heparanu, siarczanu chondroityny i kwasu hialuronowego (glikozaminoglikany). Dodatkowo różne bakterie, w tym Pseudomonas aeruginosa, pobudzają uwalnianie tych substancji z komórek nabłonkowych. Wydaje się, że glikozaminoglikany mają bardzo duży udział w zwiększaniu lepkości treści oskrzelowej chorych na mukowiscydozę. Działają również negatywnie na reakcje odpornościowe, osłabiając m.in. aktywność peptydów antybakteryjnych (zob. dalej). Sól hipertoniczna wydaje się działać korzystnie na te związki chemiczne, w ten sposób zmniejszając lepkość wydzieliny i aktywując mechanizmy odpornościowe.
Działanie antybakteryjne
Wykazano, że ruchliwość P. aeruginosa zależy od stężenia NaCl w jego otoczeniu. Utrata możliwości ruchu przez bakterie może utrudniać im zakażanie układu oddechowego i dzięki temu zmniejszać aktywność stanu zapalnego (zob. nr 23, str. 11). Dodatkowo, w roztworach o wyższych stężeniach soli rozmnażanie P. aeruginosa jest znacznie wolniejsze, a nawet niemożliwe.
Ostatnio stwierdzono, że tzw. śluzowe szczepy P. aeruginosa są znacznie mniej odporne na zmiany ciśnienia osmotycznego w otoczeniu niż szczepy nieśluzowe. Od dawna wiadomo, że przejście P. aeruginosa z formy nieśluzowej w śluzową powoduje nasilenie tempa uszkodzeń płuc oraz utrudnia leczenie ze względu na znaczny wzrost oporności na antybiotyki. Zapobieganie temu zjawisku dzięki inhalacji z soli hipertonicznej może odpowiadać za część jej pozytywnego działania. Przypuszcza się, że sól hipertoniczna może doprowadzać do selekcji szczepów nieśluzowych w biofilmie obecnym w drogach oddechowych. Takie zjawisko poprawia skuteczność leków przeciwbakteryjnych, a zmniejszająca się objętość biofilmu ułatwia ewakuację treści oskrzelowej. O szczepach śluzowych P. aeruginosa można więcej przeczytać w „Mukowiscydozie” nr 20, na str. 12.
Katelicydyny
Za obronę przeciwbakteryjną w płucach odpowiadają między innymi tzw. peptydy. Jedną z grup tych związków chemicznych stanowi rodzina katelicydyn. Najbardziej znanym ich prekursorem jest LL37.
Ta substancja odpowiada za wielostronne pobudzenie układu immunologicznego, takie jak: stymulacja napływu neutrofilów, monocytów, limfocytów T i mastocytów, aktywacja fagocytozy i produkcji reaktywnych form tlenowych, synteza leukotrienu B4, degranulacja mastocytów i zwiększanie odpowiedzi monocytów i komórek nabłonkowych na bodźce chemokinowe. Jednym słowem, dzięki LL37 odpowiedź obronna płuc na zakażenie jest znacznie intensywniejsza.
Okazuje się, że w oskrzelach chorych na mukowiscydozę LL37 ma bardzo wysokie stężenie, ale, niestety, jego aktywność przeciwbakteryjna jest bardzo słaba. Stwierdzono, że większość LL37 wiąże się z DNA i aktyną (uwalnianymi z neutrofilów) oraz z mucynami śluzu i glikozaminoglikanami. Natomiast po inhalacji soli hipertonicznej, dzięki zwiększeniu stężenia sodu, LL37 jest uwalniany z opisanych połączeń, co powoduje znaczny wzrost aktywności antybakteryjnej. Zatem regularne powtarzanie inhalacji z soli hipertonicznej podnosi zdolności obronne oskrzeli.
Interleukina 8
Jedną z cech przewlekłego stanu zapalnego w oskrzelach chorych na CF stanowi nadmierna produkcja substancji prozapalnych (cytokiny, chemokiny). Jedną z nich jest interleukina 8 (IL-8). Odpowiada za zwiększony napływ z krwi do oskrzeli odmiany białych krwinek zwanych neutrofilami. Działanie neutrofilów, polegające na wydzielaniu enzymów trawiących białka (np. elastazy neutrofilowej) i wytwarzaniu reaktywnych form tlenowych, w przypadku znacznego nasilenia może prowadzić do postępującego uszkodzenia płuc. Powstaje wówczas stan, w którym nadmiernie pobudzone mechanizmy obronne, zamiast chronić oskrzela, paradoksalnie doprowadzają do ich uszkodzeń.
Okazuje się, że główną substancją wiążącą IL-8 w oskrzelach są glikozaminoglikany. Dzięki temu IL-8 jest chroniona przed naturalnymi procesami jej rozkładu (proteolizy), a jej stężenie rośnie. To powoduje dodatkowy napływ i nadmierną aktywację działania neutrofilów.
Inhalacje z soli hipertonicznej powodują uwalnianie IL-8 i jej rozkład. Poprzez spadek stężenia IL-8 zmniejsza się uszkadzające działanie neutrofilów na płuca i oskrzela. W ten sposób sól hipertoniczna wykazuje również działania przeciwzapalne.
Mechanizmy obronne oskrzeli
Opisany powyżej intensywny napływ pobudzonych neutrofilów do oskrzeli powoduje również wydzielanie przez nie do światła oskrzeli dużych ilości enzymu mieloperoksydazy (MPO). Korzystając z nadtlenku wodoru (H2O2) i jonów chloru (Cl-), wytwarza on silnie uszkadzający, mający potężne działanie antybakteryjne wolny rodnik HOCl. W zdrowych płucach istnieje naturalny mechanizm chroniący je przed niekorzystnym działaniem ich własnej obrony antyoksydacyjnej. Niestety, typowy dla CF brak aktywności białka CFTR zaburza te mechanizmy obronne, ułatwiając samouszkodzenia płuc (rys. 2).
Rys. 1

Rys. 2

B. U chorych na mukowiscydozę większa liczba neutrofilów obecnych w oskrzelach wytwarza większą ilość MPO, co powoduje wzmożoną produkcję HOCl. Defekt CFTR zaburza transport GSH i SCN przez nabłonek oskrzelowy, co znacznie zmniejsza ilość tych substancji w oskrzelach, prowadząc do nasilenia uszkodzeń płuc. Po inhalacjach z soli hipertonicznej stężenie GSH wzrasta, ale mechanizm tego zjawiska pozostaje na razie niewyjaśniony.
CFTR bierze udział nie tylko w transporcie jonów chloru, ale odpowiada również za transport dwóch cząsteczek odpowiedzialnych za ochronę antyoksydacyjną: glutationu i tiocyjanianu (SCN-). Ich niedobór nasila intensywność procesów zapalnych i uszkodzeń płuc (ryc. 2). Okazuje się, że inhalacje z soli hipertonicznej w mukowiscydozie wyraźnie zwiększają stężenie glutationu na powierzchni oskrzeli, dzięki temu chroniąc je przed uszkodzeniami. Niestety, ten mechanizm ochronny jest niepełny, ponieważ sól hipertoniczna nie wpływa na stężenie tiocyjanianiu.
O znaczeniu tiocyjanianu można przeczytać również w numerze 21 „Mukowiscydozy”, na str. 15.
Tolerancja leczenia
Pojawia się coraz większa liczba dowodów na bezpieczeństwo stosowania soli hipertonicznej u najmłodszych chorych. Subbarao i wsp. badali 13 dzieci w wieku od 25 do 140 tygodni, nie stwierdzając u żadnego z nich znamiennego spadku wskaźników wentylacji w odpowiedzi na inhalację 7% NaCl poprzedzoną podaniem salbutamolu. Troje dzieci zareagowało kaszlem w czasie inhalacji, w tym jedno kaszlało intensywnie przez 5 minut po inhalacji. Dellon i wsp., po wstępnym podaniu salbutamolu wziewnie, stosowali roztwór 3% NaCl u 6 dzieci w wieku od 4 miesięcy do 3 lat i u 8 dzieci w wieku od 4 do 7 lat. Nie stwierdzali działań niepożądanych, obserwując tylko nieco bardziej nasilony kaszel po inhalacjach w grupie przedszkolnej. Zastosowanie 7% NaCl, odpowiednio u 8 młodszych i 7 starszych dzieci, doprowadziło do istotnego spadku wskaźników wentylacji tylko u jednego z nich. Rosenfeld i wsp. przez 2 tygodnie stosowali 7% NaCl u 19 dzieci w wieku od 12 do 30 miesięcy. Nietolerancję inhalacji stwierdzili tylko u jednego dziecka.
Moje dotychczasowe obserwacje również potwierdzają bezpieczeństwo stosowania inhalacji z soli hipertonicznej u najmłodszych dzieci. Jak starałem się wykazać powyżej, ten prosty sposób leczenia pozwala na przynajmniej częściową korekcję różnego rodzaju zaburzeń stwierdzanych w oskrzelach u chorych na mukowiscydozę. Im wcześniej zaczną oni korzystać z dobrodziejstw soli hipertonicznej, tym będą mieli większe szanse na dłuższe życie.
Działania niepożądane
Inhalacje z soli hipertonicznej mogą dawać różnorodne objawy niepożądane. Do najczęstszych należą:
- nasilony kaszel,
- podrażnienie, drapanie, ból gardła,
- nieprzyjemny, słony, gorzki smak,
- uczucie ciężkości w klatce piersiowej,
- duszność.
Części z tych problemów można uniknąć, poprzedzając inhalację z soli hipertonicznej podaniem salbutamolu (np. Ventolin). Lek rozszerzający oskrzela należy podać na 15 do 30 minut przed rozpoczęciem inhalacji. Ventolin najłatwiej podawać z dozownika ciśnieniowego, korzystając z tzw. komory inhalacyjnej (spejser, „tuba”). Standardowo stosuje się 200 μg, czyli dwie dawki („psiknięcia”). Każdą z nich podajemy osobno, najlepiej z kilkunastosekundową przerwą pomiędzy nimi. Niektóre osoby mogą wymagać dawek znacznie większych, dochodzących nawet do 600 μg salbutamolu (6 pufów).
Nie ma potrzeby podawania salbutamolu w formie dodatkowej inhalacji dyszowej, np. ze Steri-Neb Salamolu. Nie wykazano większej skuteczności takiej formy podania leku, natomiast jest ona znacznie dłuższa i mniej komfortowa zarówno dla pacjenta, jak i rodziców.
Niestety, pomimo poprzedzania inhalacji podaniem salbutamolu, szacuje się, że około 10% chorych nie może stosować soli hipertonicznej. W takich sytuacjach proponujemy podawanie niższych stężeń, np. 3%, jak również próby stopniowej adaptacji chorego do rosnących stężeń. Można np. podawać 2% roztwór przez okres 1–2 tygodni, potem zwiększyć stężenie do 3%, znowu podawać je przez 1–2 tygodnie, i kontynuować w ten sposób zwiększanie stężeń aż do osiągnięcia 7%. U niektórych chorych takie postępowanie kończy się pełnym sukcesem. Jeżeli przy kolejnym zwiększeniu stężenia pojawiają się objawy niepożądane, wówczas zalecamy powrót do najwyższego, dobrze tolerowanego stężenia.
Kwas hialuronowy
Celem zmniejszenia podrażnień wywoływanych solą hipertoniczną i zwiększenia grupy chorych mogących korzystać z tego leczenia podjęto próby dodawania do 7% NaCl kwasu hialuronowego o stężeniu 0,1%. Maiz i wsp. zastosowali tę mieszankę u 21 chorych nietolerujących 7% NaCl spośród 81 chorych wykonujących takie inhalacje. Dzięki dodaniu kwasu hialuronowego 81% chorych (17 z 21) nietolerujących samej soli mogło kontynuować inhalacje. Buonpensiero i wsp. porównali u 20 dzieci skutki jednorazowej inhalacji czystego 7% NaCl oraz 7% NaCl z dodatkiem kwasu hialuronowego. Nie stwierdzono różnic w wynikach spirometrycznych uzyskanych po inhalacji każdego z roztworów. Dodatek kwasu hialuronowego dawał lepszą tolerancję i poprawiał odczucia pacjentów w czasie inhalacji.
Mieszanka 7% NaCl z 0,1% kwasem hialuronowym jest dostępna we Włoszech, Hiszpanii i Niemczech pod handlową nazwą Hyaneb (producent Praxis Pharmaceuticals). Jedno opakowanie zawierające 30 ampułek po 5 ml roztworu, wystarczające na 15 dni leczenia, kosztuje od 95 do 117 euro. Zatem koszt miesięczny to około 800 zł. Warto nadmienić, że Francuzi decyzją z listopada 2010 r. nie wprowadzili Hyanebu na listę leków refundowanych. Bardzo wysoki koszt tego preparatu (30 razy drożej niż polska wersja 7% NaCl) oraz znikoma liczba badań klinicznych, w tym brak oceny skuteczności i bezpieczeństwa jego długotrwałego podawania, powodują, że obecnie nie można go zalecać do powszechnego stosowania.
Groty solne
W całej Polsce, zwłaszcza w miejscowościach uzdrowiskowych, powstało wiele tzw. grot solnych, oferujących wszystkim chętnym swoje usługi. Mimo że reklamowane są jako „lecznicze”, to nie wykazują działania terapeutycznego. Groty są zbudowane z solnych cegiełek, często z systemem wentylacyjnym pomiędzy ściankami, co jakoby ma uwalniać aerozol solny. Okazuje się, że jego wytwarzanie jest znikome, a ta technika pozwala na uzyskanie śladowego stężenia NaCl na poziomie 0,45 μg/m3 powietrza w grocie. Dla porównania, na nadbałtyckiej plaży stężenie NaCl w powietrzu wynosi 4,7 μg/m3, w tzw. mikroklimacie tężniowym 8,8 μg/m3, a w komorach kopalni soli w Wieliczce 22,0 μg/m3. Zatem zdecydowanie odradzam korzystanie z grot solnych. Oprócz nieuzasadnionego wydatku narażamy chorego na kontakt w zamkniętym pomieszczeniu z innymi, często chorymi ludźmi, co może ułatwiać choćby przenoszenie infekcji wirusowych.
Haloterapia
Przykładem rzeczywistego leczenia solą (haloterapia) jest praca zespołu z Tübingen w Niemczech przedstawiona na 34. Europejskiej Konferencji Mukowiscydozy, która odbyła się w dniach 8–11 czerwca 2011 r. w Hamburgu. Podjęto próbę zastosowania aerozolu z suchego proszku solnego w pomieszczeniu o kontrolowanej wilgotności i temperaturze, do którego z zewnątrz wprowadzano aerozol zawierający 10 mg soli/m3 powietrza. Badaniu poddano 6 dorosłych chorych na CF, którzy przez 5 kolejnych dni, każdorazowo po 45 minut, inhalowali się solą. Stwierdzono, że chorzy odkrztuszali większą objętość plwociny w czasie inhalacji i do godziny od jej zakończenia; plwocina zawierała więcej neutrofilów i komórek P. aeruginosa, oraz wykazano poprawę wskaźników wentylacji (FEV1 i MMEF) po 5 dniach inhalacji. To bardzo wstępne badanie oparto na wcześniejszych doświadczeniach rosyjskich z leczeniem solnym aerozolem innych chorób układu oddechowego.
Jak planować urlop?
Pozytywne działanie inhalacji z soli zostało jednoznacznie dowiedzione. Wybierając się na urlop, warto wziąć pod uwagę możliwość połączenia przyjemnego z pożytecznym. Jeżeli chory będzie przez dwa tygodnie przebywał na nadbałtyckiej plaży, będzie miał zapewnione stałe oddychanie powietrzem zawierającym kilkanaście–kilkadziesiąt mikrogramów soli w jednym metrze sześciennym. Największe stężenie soli przy dobrej pogodzie jest w czasie bryzy (wiatr wiejący od morza), czyli w godzinach od 10.00 rano do zachodu słońca. Im większe nasilenie wiatru, tym wyższe stężenie soli w powietrzu. Przy wietrze wiejącym z prędkością około 10 m/s (5 w skali Beauforta) stężenie soli w powietrzu nad Bałtykiem wzrasta do 30 μg/m3. Silniejszy wiatr wywołuje zjawiska zwiększające tworzenie aerozolu z wody morskiej, jak tworzenie piany na szczytach fal czy bryzgi. Ze względu na szybki spadek zawartości soli w powietrzu w miarę oddalania się od brzegu morza, najwłaściwsze jest przebywanie w odległości nie większej niż 50 metrów od brzegu.
Warto pamiętać, że Bałtyk to morze półsłone, jego średnie zasolenie wynosi około 7‰. Dla porównania zasolenie Morza Śródziemnego lub Morza Czerwonego to 40‰. Zatem na tamtejszych plażach stężenie soli w powietrzu będzie wyraźnie wyższe. Planując wakacje, warto rozważyć wyjazd nad Morze Śródziemne. Pozytywny efekt takiego wyjazdu uzyskamy pod warunkiem przebywania jak najbliżej morskiego brzegu, najlepiej na plaży.
Stężenia NaCl osiągane w aerozolu generowanym w inhalatorze z soli hipertonicznej w porównaniu do nadmorskiego powietrza są znacznie wyższe (1000–10 000 razy). Z tego względu nie jest wskazane przerywanie inhalacji z soli w czasie pobytu nad morzem.
Jak przygotować roztwór soli
W warunkach polskich najprościej przygotować roztwór soli o żądanym stężeniu, mieszając ze sobą wodę do iniekcji i 10% NaCl. W tab. 1. przedstawiono sposób mieszania pozwalający na uzyskanie 10 ml roztworu, czyli objętości wystarczającej na dwie dawki. Można jako rozcieńczalnika użyć zamiast wody również roztworu soli fizjologicznej (0,9% NaCl) – uzyskiwane stężenia przedstawiono w tab. 2.
Tabela 1. Sposób mieszania 10% NaCl i wody do iniekcji dla uzyskania żądanego stężenia roztworu ostatecznego, przy założeniu objętości docelowej 10 ml
|
Stężenie |
Objętość |
Objętość wody |
|---|---|---|
|
1% |
1 ml |
9 ml |
|
2% |
2 ml |
8 ml |
|
3% |
3 ml |
7 ml |
|
4% |
4 ml |
6 ml |
|
5% |
5 ml |
5 ml |
|
6% |
6 ml |
4 ml |
|
7% |
7 ml |
3 ml |
|
8% |
8 ml |
2 ml |
|
9% |
9 ml |
1 ml |
Tabela 2. Sposób mieszania 10% NaCl i 0,9% NaCl dla uzyskania żądanego stężenia roztworu ostatecznego, przy założeniu objętości docelowej 10 ml
|
Stężenie |
Objętość |
Objętość |
|---|---|---|
|
1,8% |
1 ml |
9 ml |
|
2,7% |
2 ml |
8 ml |
|
3,6% |
3 ml |
7 ml |
|
4,5% |
4 ml |
6 ml |
|
5,4% |
5 ml |
5 ml |
|
6,4% |
6 ml |
4 ml |
|
7,3% |
7 ml |
3 ml |
|
8,2% |
8 ml |
2 ml |
|
9,1% |
9 ml |
1 ml |
10% NaCl (10% Inj. Natrii chloratii) jest substancją dostępną na receptę, pełnopłatną, za 100 polietylenowych ampułek o objętości 10 ml każda zapłacimy 79,63 zł. Warto pamiętać, że istnieją również ampułki szklane, ale są wielokrotnie droższe od polietylenowych, bo za 10 ampułek trzeba zapłacić 25,36 zł.
0,9% NaCl (Inj. Natrii chloratii isotonica) jest dostępny za 30-procentową odpłatnością (warunek do refundacji to posiadanie recepty). Za 100 ampułek polietylenowych o objętości 10 ml każda zapłacimy 10,66 zł, a koszt 100 ampułek po 5 ml wyniesie 8,91 zł. Również ten preparat jest sprzedawany w znacznie droższych ampułkach szklanych.
Woda do iniekcji (Aqua pro Injectione) jest dostępna tylko w formie ampułek polietylenowych, o dwóch objętościach, po 5 i po 10 ml. Za 100 sztuk ampułek 5 ml zapłacimy 7,00 zł, za 100 sztuk ampułek po 10 ml płaci się 9,24 zł (warunkiem refundacji jest posiadanie recepty).
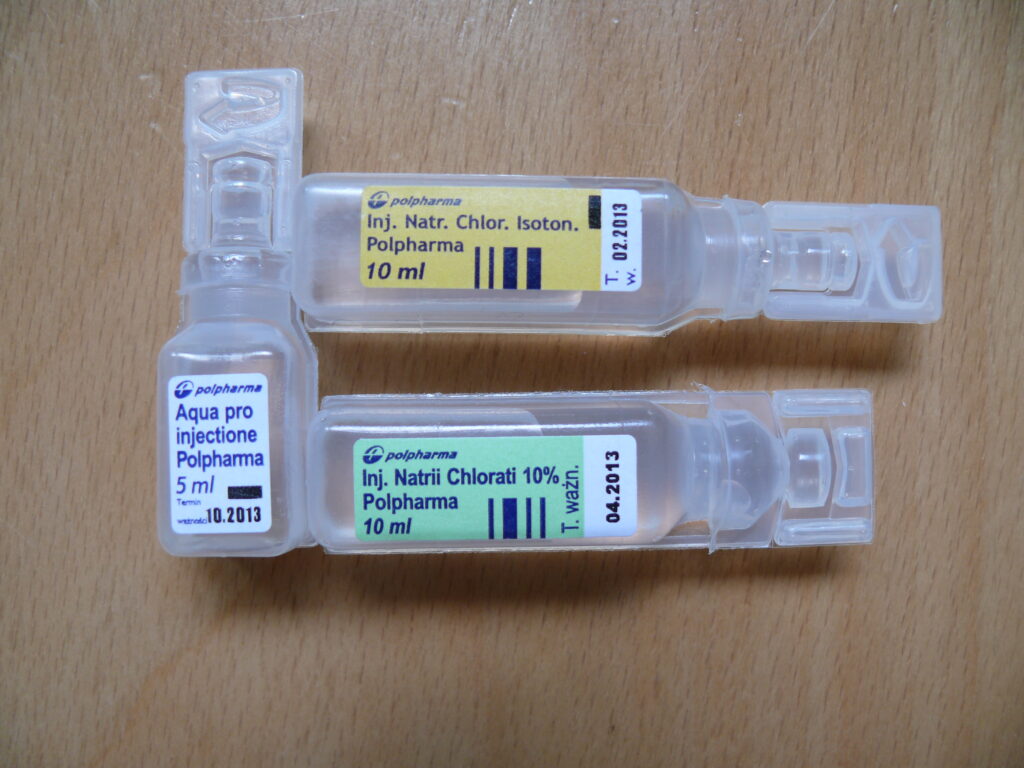
Jak widać z powyższego zestawienia i tabel nr 1 i 2, rozwiązaniem dającym większą precyzję rozcieńczania i nieco tańszym jest mieszanie 10% NaCl z wodą do iniekcji. Miesięczny koszt leczenia 7% NaCl podawanym dwa razy dziennie po 5 ml wyniesie zatem 26 zł (30 ampułek 10% NaCl i 30 ampułek po 5 ml wody do iniekcji). Do wyliczonej kwoty należy dołożyć jeszcze koszt strzykawek i igieł umożliwiających precyzyjne przygotowanie roztworu.
Jeżeli chcemy uniknąć trudności związanych z naciąganiem dokładnie odmierzonych objętości dwóch roztworów, można uprościć całą procedurę, mieszając 10 ml 10% NaCl z 5 ml NaCl o stężeniu 0,9%. W uzyskanej objętości 15 ml mamy wówczas roztwór o stężeniu prawie 7% (6,97%), którego miesięczny koszt wynosi 26,57 zł.
Kupując powyższe produkty, warto pamiętać, że 100 ampułek jest sprzedawane w poręcznym, kartonowym opakowaniu, ułatwiającym późniejsze przechowywanie. Mniejszą liczbę ampułek dostaniemy tylko luzem.
Niektórzy chorzy starają się jeszcze bardziej ograniczyć koszty zakupu soli do inhalacji, prosząc o receptę na lek robiony. Wówczas za opakowanie np. 300 ml 7% NaCl trzeba zapłacić tylko 5 zł. Jednak moim zdaniem jest to działanie niewłaściwe. Lek robiony nie zapewnia jałowości, poza tym przechowywanie butelki przez miesiąc powoduje ryzyko skażenia roztworu oraz zmian w jego stężeniu powstających przez parowanie wody przy każdym otwarciu.
Na rynku europejskim są gotowe roztwory soli hipertonicznej. Np. firma Pari produkuje MucoClear – 6% roztwór NaCl dostępny w 4 ml ampułkach, w opakowaniach po 20 lub 60 ampułek. Można również kupić MucoClear w stężeniu 3%. Cena tych produktów jest, niestety, absurdalna, za 60 ampułek 6% MucoClear trzeba zapłacić około 50 euro.
Przygotowanie roztworu soli hipertonicznej zależy od chorego lub jego opiekunów. Mam nadzieję, że opisane powyżej sposoby pozwolą Państwu na dokonanie najlepszego wyboru.
Jakie stężenie NaCl jest najlepsze
Odpowiedź na to pytanie jest trudna. Większość badań prowadzono, stosując roztwór 7%, i takie stężenie obecnie powszechnie się zaleca. Jednak w oparciu o przesłanki teoretyczne wydaje się, że im wyższe stężenie podawanej soli, tym efekty powinny być lepsze. Porównanie stężenia 3% z 7% i 12% wykazało największą skuteczność w zwiększaniu klirensu śluzowo-rzęskowego dla najwyższego stężenia. Niestety, im wyższe stężenie, tym większa częstość występowania objawów niepożądanych. Jeżeli jednak chory dobrze toleruje np. stężenie 10%, wówczas warto rozważyć zastosowanie takiego roztworu.
Istnieją również przesłanki sugerujące większą skuteczność inhalacji wykonywanych częściej niż dwa razy na dobę i objętości większych niż jednorazowo podawane 4–5 ml. Niestety, czas poświęcany na inhalacje rośnie wówczas bardzo znacznie, co powoduje trudności w akceptacji przez chorych takiego sposobu podawania.
Wybór inhalatora
Sól hipertoniczna może być podawana w każdym typie inhalatorów. Mogą to być zatem inhalatory ultradźwiękowe, dyszowe i typu „mesh” (Pari e-Flow, Aeroneb Go, Omron NE-U22V, I-neb, Beurer Nebulizer IH50). Inhalatory ultradźwiękowe i typu „mesh” skracają czas inhalacji, ale duża gęstość aerozolu powoduje łatwiejsze wystąpienie nietolerancji inhalacji, podczas gdy to samo stężenie z inhalatora dyszowego jest przyjmowane bez problemów. Pojawiły się obserwacje, że zastosowanie nebulizatora z systemem PEP może dać lepszą tolerancję inhalacji. W przypadku stosowania inhalatorów typu „mesh” warto pamiętać o bardzo dokładnym wypłukaniu membrany generującej aerozol bezpośrednio po zakończeniu inhalacji, a najlepiej zrobić to wodą destylowaną. Sól krystalizująca na membranie może przyczyniać się do zatykania jej otworów i skracania jej czasu użytkowania.
Schemat aerozoloterapii solą hipertoniczną
- wdychaj 2–4 dawki salbutamolu (np. Ventolin) z dozownika ciśnieniowego, korzystając ze spejsera; salbutamol może zostać przez lekarza zastąpiony formoterolem (np. Atimos);
- odczekaj 15–30 minut;
- inhaluj 5 ml roztworu o stężeniu od 3 do 10% – stosuj najwyższe tolerowane stężenie;
- w trakcie inhalacji możesz stosować drenaż autogeniczny lub nebulizator z systemem PEP;
- bezpośrednio po inhalacji rozpocznij fizjoterapię układu oddechowego;
- powyższe działania powtórz przynajmniej dwa razy dziennie, a jeżeli jesteś bardzo cierpliwy, inhalacje możesz powtarzać 3–4 razy (przy stosowaniu formoterolu podaje się go tylko dwa razy na dobę);
- zachowaj odstęp czasowy między inhalacją z soli hipertonicznej a podaniem Pulmozyme – zalecane przynajmniej 30–60 minut.
Mam nadzieję, że ten artykuł zachęcił wszystkich niezdecydowanych do rozpoczęcia leczenia solą hipertoniczną. Jest to obecnie standardowa metoda leczenia o dowiedzionej skuteczności w mukowiscydozie, w przeciwieństwie do stosowanego jeszcze dość często ambroksolu (np. Mucosolvan). Jak każdy sposób leczenia, powinno zostać skonsultowane z lekarzem prowadzącym.
Podziękowania
Konsultacji w sprawie stężenia soli w aerozolach morskich udzieliła pani dr Anita Lewandowska, Instytut Oceanografii, Zakład Chemii Morza i Ochrony Środowiska Morskiego, Uniwersytet Gdański.