Leczenie modulatorami białka CFTR w Polsce niewątpliwie jest momentem przełomowym nie tylko dla pacjentów i rodzin osób chorujących na mukowiscydozę, ale także dla osób zajmujących się leczeniem tego schorzenia. Przyjmowanie leków przyczynowych wiąże się ze zmianą postrzegania choroby ze śmiertelnej na przewlekłą. Poprawiają one jakość życia, tj.: zmniejsza się ilość wydzieliny, poprawia się stan odżywienia, poprawiają się parametry funkcji płuc. Chorzy mają więcej siły i energii. Czują się zdrowi. Jak każde leki, te także niosą za sobą szereg działań niepożądanych, m.in.: zaburzenia funkcji wątroby i nerek, depresja, wzrost wagi, spadek sprawności fizycznej (związany ze wzrostem objętości tkanki tłuszczowej).
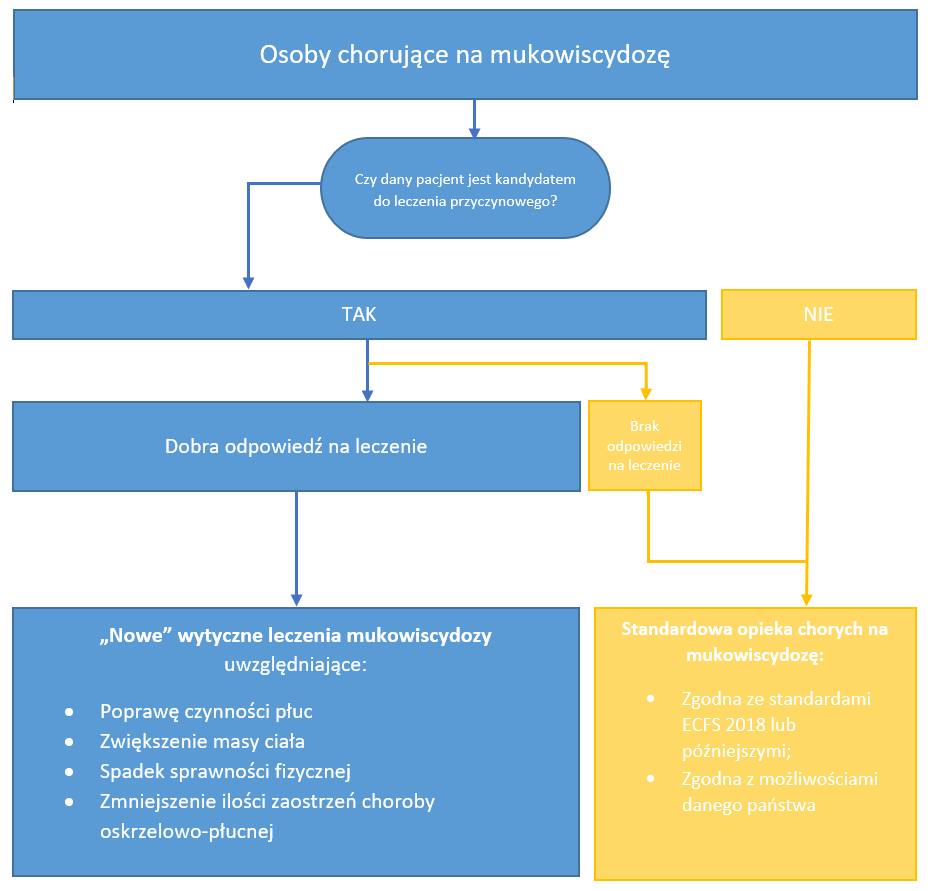
Musimy pamiętać, że spośród całej populacji osób chorych na mukowiscydozę nie każdy pacjent będzie mógł być zakwalifikowany do leczenia przyczynowego. Co więcej, nie każdy zakwalifikowany chory będzie dobrze odpowiadał na leczenie modulatorami. Ci, którzy się nie zakwalifikują bądź nie odpowiedzą na leczenie, będą pod opieką zgodnie z wytycznymi obowiązującymi dotychczas. Grupa pacjentów, która dobrze zareaguje na leczenie nowymi lekami, będzie pod okiem specjalistów miała na bieżąco indywidualnie dopasowywane leczenie (w tym fizjoterapię) odpowiadającą na aktualne potrzeby: stan płuc, wzrost wagi, stopień wysportowania, umięśnienia, wydolność fizyczną.
Rola fizjoterapii w leczeniu mukowiscydozy od jakiegoś czasu ulega zmianom, a przy obecnych możliwościach leczenia tempo zmian mocno się nasila.
Do tej pory głównym obszarem pracy fizjoterapeutów był właściwy indywidualny dobór techniki wykonywania drenażu drzewa oskrzelowego oraz nauka, jak prawidłowo należy wykonywać inhalacje. Odpowiedni dobór nie jest łatwy, ponieważ musi uwzględniać wiele czynników takich jak: ilość zalegającej wydzieliny, wiek pacjenta, zdolności i możliwości pacjenta, stan odżywienia, choroby współistniejące.
W pierwszych dniach włączenia leków przyczynowych możemy zaobserwować zwiększenie ilości wydzieliny, co może spowodować konieczność zwiększenia liczby inhalacji i (lub) drenaży drzewa oskrzelowego. Każdorazowo liczba sesji i ich intensywność powinna być dobierana indywidualnie do potrzeb i możliwości danego pacjenta. W późniejszym czasie intensywność fizjoterapii drzewa oskrzelowego może ulec zmniejszeniu. Podczas dobrej reakcji pacjentów na leki przyczynowe coraz więcej uwagi będziemy musieli poświęcić na edukację dotyczącą prowadzenia zdrowego trybu życia, m.in.: indywidualny dobór dziennej aktywności fizycznej, związek między wysiłkiem fizycznym a odżywaniem pacjenta, rozwój sprawności fizycznej. Musimy pamiętać, że zmiany nieodwracalne, które już zaszły w układzie oddechowym, w nim pozostaną.
Z racji tego, że leki przyczynowe to specyfiki, które pojawiły się niedawno, nie mamy wielu badań jednoznacznie wskazujących nam drogę postępowania fizjoterapeutycznego. Naszą bazą są badania, które zostały opublikowane dotychczas. Mówią one, że stosowanie soli hipertonicznej (3–7%) powoduje zmniejszenie liczby zaostrzeń choroby oskrzelowo-płucnej oraz wzrost wskaźnika FEV1 (ang. forced expiratory volume in one second). Stosowanie dornazy alfa powoduje wzrost wskaźnika FEV1 zarówno w stosowaniu długo-, jak i krótkotrwałym, zmniejszenie liczby zaostrzeń choroby oskrzelowo-płucnej, jest także lekiem dobrze tolerowanym przez pacjentów.
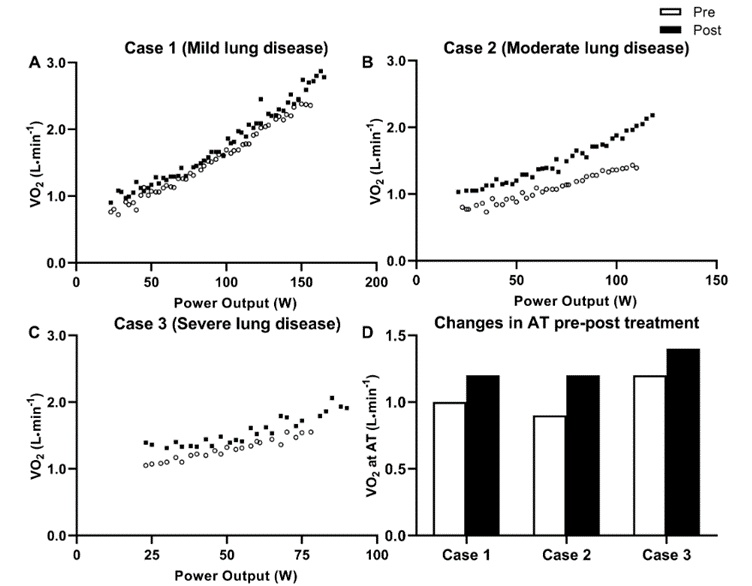
Opracowano wyniki badania CPET (ang. Cardio-Pulmonary Exercise Test) oraz ocenę aktywności fizycznej 3 nastolatków, którzy do tej pory nie byli poddawani leczeniu przy pomocy modulatorów CFTR. Badania były wykonywane na początku oraz po 6 tygodniach stosowania leczenia eleksakaftor-tezakaftor-iwakaftor (Kaftrio). Każdy z nich w trakcie badania regularnie wykonywał inhalacje z dornazy alfa. We wszystkich trzech przypadkach zaobserwowano wzrost następujących parametrów: VO2peak (szczytowe pochłanianie tlenu), szczytowa moc wyjściowa (Wpeak) oraz próg aerobowy. Jest to pierwsze badanie na świecie, w którym zaobserwowano poprawę wydolności fizycznej po 6 tygodniach leczenia preparatem Kaftrio.
Dostępne jest także badanie, którego wyniki pokazują, że leki przyczynowe lumakaftor/iwakaftor nie powodują istotnego wzrostu VO2max (pułap tlenowy).
Kolejne badanie przedstawia wyniki długoterminowej terapii iwakaftorem (5 lat). Po rozpoczęciu leczenia przez pierwsze 6 miesięcy u pacjentów następował wzrost wskaźnika FEV1. Następnie wartość ta zmniejszyła się i w ciągu kolejnych 5 lat powróciła do wartości sprzed podania leków przyczynowych. Jeśli chodzi o inne wskaźniki to: wskaźnik masy ciała wzrastał przez 4 lata, nastąpiło zmniejszenie liczby dni hospitalizacji i przyjmowania antybiotyków dożylnie, utrzymujące się przez 5 lat.
Zarówno pacjenci, jak i fizjoterapeuci oraz lekarze zadają sobie pytanie: „Czy aktywność fizyczna może zastąpić drenaże drzewa oskrzelowego?”. Odpowiedź na to pytanie, niestety, jeszcze nie jest jednoznaczna. Jedynym krajem, który ukończył badanie na ten temat, jest Australia. Było one oparte na kwestionariuszu. Podczas badania 44% chorych biorących udział w nim deklarowało stosowanie aktywności fizycznej zamiast tradycyjnych form oczyszczania dróg oddechowych w ciągu ostatnich 3 miesięcy. Najczęściej stosowaną formą aktywności było szybkie chodzenie i jogging. Wśród chorych 43% uważało, że aktywność fizyczna może zastąpić tradycyjne metody oczyszczania dróg oddechowych. Czynnikiem kierującym chorych w udzielaniu odpowiedzi było doświadczenie własne. Nie ma jednak danych potwierdzających, że ćwiczenia same w sobie są samodzielną formą oczyszczania dróg oddechowych. Osoby, które decydują się na wykonywanie ćwiczeń zamiast drenaży wówczas, gdy dobrze się czują, powinny uwzględnić, że w trakcie pogorszenia samopoczucia oraz zaostrzenia choroby oskrzelowo-płucnej powinny wrócić do wykonywania tradycyjnej fizjoterapii układu oddechowego. Należy wziąć pod uwagę, że chorzy mogli zawyżać stosowanie się do zaleceń. Są także brakujące dane, takie jak np. różnice wskaźników w badaniach czynnościowych płuc, a wyniki są oparte na odczuciach pacjentów. Stosowanie ćwiczeń przed przystąpieniem do drenażu zwiększa efektywność wykonywanej fizjoterapii drzewa oskrzelowego – tak zadeklarowało 66% chorych. Z racji tego, że badaniu zostali poddani chorzy z różnych ośrodków jednego kraju – Australii, nie wiemy, czy wyniki możemy zastosować w skali międzynarodowej. Aktualne dane międzynarodowe mówią o wykorzystywaniu aktywności fizycznej jako uzupełnienia tradycyjnych form drenażowych. Kilka badań prowadzonych krótkoterminowo mówi o tym, że ćwiczenia potencjalnie mogą być stosowane jako forma oczyszczania dróg oddechowych z wydzieliny, jednak brakuje dowodów w postaci badań długoterminowych oraz danych klinicznych, aby potwierdzić tę tezę. Obecnie udzielenie odpowiedzi na to pytanie jest priorytetem dla wielu specjalistów.
Podczas przyjmowania leków przyczynowych obserwujemy wiele korzyści: poprawę funkcji płuc, zmniejszenie liczby zaostrzeń choroby oskrzelowo-płucnej, obniżenie stężenia chlorków w pocie oraz poprawę stanu odżywienia. Pacjenci deklarują także poprawę jakości życia, co podczas wcześniejszego leczenia było dużo rzadziej spotykane. Zmniejszenie liczby inhalacji oraz drenaży zdecydowanie poprawiłoby jeszcze bardziej komfort życia chorych, jednak póki nie mamy wystarczającej liczby dowodów, nie możemy pozwolić sobie na daleko idące modyfikacje w postępowaniu fizjoterapeutycznym.
Prowadzenie fizjoterapii w erze leczenia przyczynowego jest obszarem ciągle badanym przez specjalistów na całym świecie. My, fizjoterapeuci, bacznie przyglądamy się coraz to nowym wynikom, które pomogą nam na bieżąco modyfikować zalecenia, które rekomendujemy naszym pacjentom. Doradzamy im, aby wszelkie obserwacje oraz modyfikacje fizjoterapeutyczne konsultowali ze specjalistycznym ośrodkiem, w którym poddają się leczeniu.
Bibliografia
- Causer A.J., Shute J. Elexacaftor-Tezacaftor-Ivacaftor improves exercise capacity In adolescents with cystic fibrosis, Submitted to Pediatric Pulmonology, 13 April 2022.
- Rowbotham N.J., Daniels T.E. Airway clearance and excercise for people with cistic fibrosis: Balancing longevity with life, Pediatric Pulmonology, 57: s. 50–59, 2022.
- Ruth M.M., Jones A.M. et al. Longitudinal effects of ivacaftor and medicine possession ratio in people with the Gly551Asp mutation: a 5 year study, Thorax, Sep; 76(9): s. 874–879, 2021.
- Sands D. et al. Mukowiscydoza choroba wieloukładowa, II wydanie uzupełnione, Termedia Wydawnictwo Medyczne, Poznań 2021.
- Ward N., Stiller K. et al. Excercise is commonly used as a substitute for a traditional airway clearance techniques by adults with cistic fibrosis in Australia: a survey, Journal of Physiotherapy 65, s. 43–50, 2019.
- Wark P., McDonald V. Nebulised hipertonic saline for cistic fibrosis, Corchane Database of Systematic Reviev, 2018.
- Wilson J., Xiaojun Y. et al. Vo2max as an excercise tolerance endpoint in people with cistic fibrosis: Lessons from a lumakaftor/ivakafotor trial, Journal Cystic Fibrosis Volume 20, issue 3, s. 499–505, May 01, 2021.
- Yang C., Montgomery M. Dornase Alfa for cistic fibrosis, Corchane Database of Systematic Reviev, 2021.