W mukowiscydozie krwioplucie jest objawem, który wzbudza duży niepokój zarówno u pacjenta, jak i lekarza. Najczęściej dotyczy ono chorych z bardziej zaawansowaną chorobą, głównie osób dorosłych i FEV1<40%. Krwioplucie może być bardzo obfite i zagrażać życiu, wówczas niezbędna jest pilna pomoc medyczna (np. Zespołu Ratownictwa Medycznego ZRM). Natomiast u osób, u których przebieg choroby jest łagodniejszy, w pierwszej kolejności należy określić źródło krwawienia, to znaczy, czy pochodzi ono z przewodu pokarmowego, nosa czy z dróg oddechowych. Ma to istotne znaczenie, bowiem decyduje o zastosowaniu odpowiedniego leczenia.
Krwawienie z przewodu pokarmowego
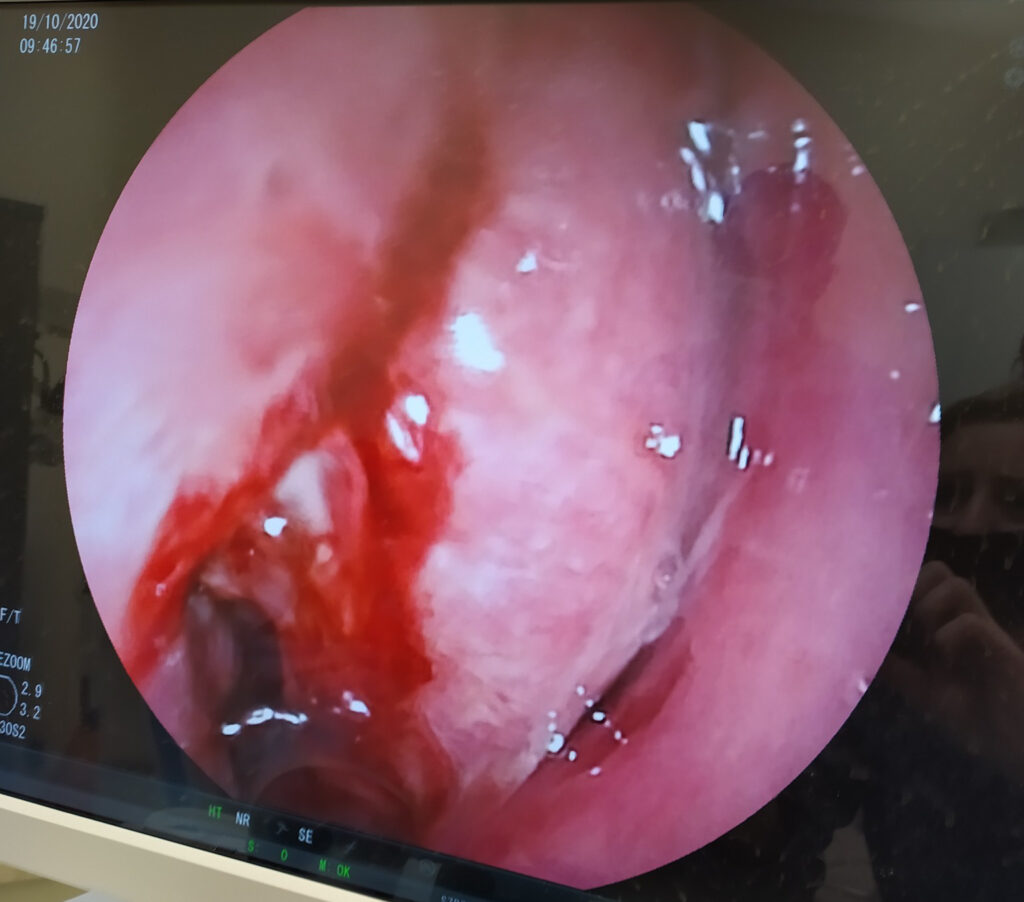
Przyczyną krwawień z przewodu pokarmowego u pacjentów z mukowiscydozą mogą być zmiany zapalne w górnym odcinku przewodu pokarmowego (tj. w przełyku, żołądku i dwunastnicy) lub żylaki przełyku pojawiające się u pacjentów, u których mukowiscydoza uszkadza wątrobę i powoduje tzw. nadciśnienie wrotne. Krwawienie z żylaków przełyku jest znacznie groźniejsze niż krwawienia ze zmian zapalnych i może stanowić zagrożenie życia (fot. 1). Z tego powodu pacjentów z nadciśnieniem wrotnym obejmuje się nadzorem endoskopowym, a w razie potrzeby stosuje się endoskopowe metody leczenia lub profilaktykę.
Rodzice i opiekunowie dzieci z mukowiscydozą powinni znać objawy krwawienia z przewodu pokarmowego. Niezależnie od źródła krwawienie może przebiegać w sposób skryty lub też gwałtowny i stanowiący bezpośrednie zagrożenie życia. Objawami krwawienia może być bladość skóry dziecka, osłabienie, męczliwość. U dzieci wymiotujących w wymiocinach można zobaczyć domieszkę świeżej lub zhemolizowanej krwi (wygląda jak fusy od kawy). W przypadku krwawienia z przewodu pokarmowego stolec ma barwę czarną jak smoła.
W razie masywnego gwałtownego krwawienia należy natychmiast wezwać ZRM, który przetransportuje pacjenta do najbliższego szpitala. Tylko tam będzie możliwość wyrównania ilości płynów krążących w naczyniach krwionośnych.
W opiece nad pacjentem z mukowiscydozą istotna jest profilaktyka krwawienia z przewodu pokarmowego, do której należy:
- wczesna identyfikacja pacjentów z chorobą wątroby (kontrolne badania laboratoryjne czynności wątroby, morfologii krwi i USG brzucha, a jeżeli jest dostępna, także elastografia wątroby);
- odpowiednia wczesna kwalifikacja do badań endoskopowych w celu oceny stopnia nadciśnienia wrotnego oraz stanu błony śluzowej górnego odcinka przewodu pokarmowego;
- profilaktyczne zabiegi endoskopowe u pacjentów ze zidentyfikowanymi żylakami przełyku;
- stosowanie leków zwiększających pH treści żołądkowej, gdy jest ku temu wskazanie (np. omeprazol, pantoprazol, esomeprazol);
- unikanie leków z grypy NLPZ, takich jak: aspiryna, ibuprofen (np. Ibum, Nurofen), diklofenak, nimesulid oraz połączenia tych leków ze sterydami doustnymi (np. Encortonem);
- Stosowanie leków przeciwkaszlowych w bardzo nasilonym nieproduktywnym kaszlu, gdy grozi to pęknięciu żylaków;
- Kwalifikacja pacjentów do transplantacji wątroby przy żylakach podwpustowych przełyku, które nie mogą być zaopatrzone endoskopowo.
W przypadku stwierdzenia żylaków przełyku, leczeniem z wyboru jest próba usunięcia endoskopowego za pomocą gumek.
Nadciśnienie wrotne, żylaki przełyku:
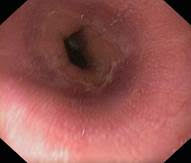
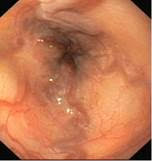
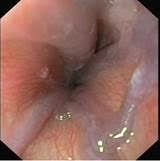
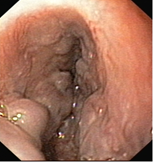
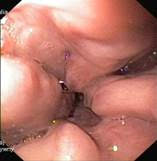
(fot. z archiwum prof. Marka Woynarowskiego)
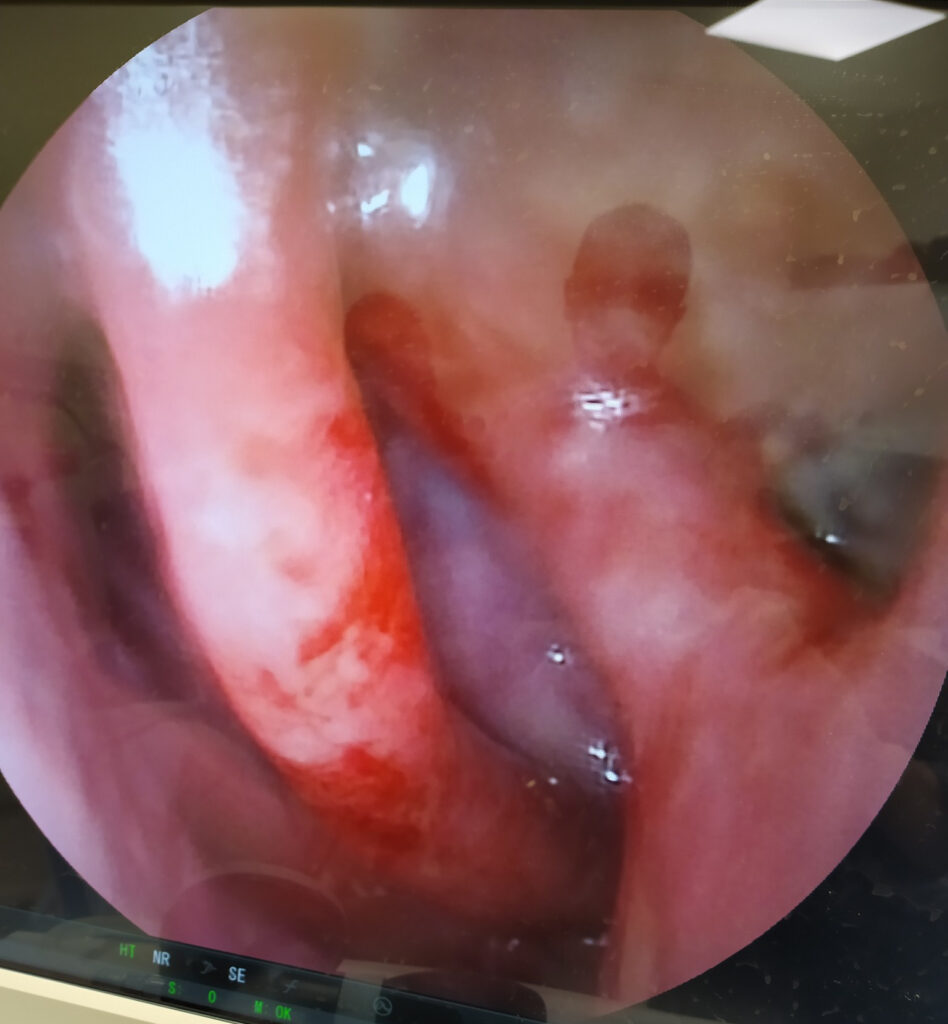
Krwawienie z nosa
Jest to najczęstsze źródło krwawienia, które wymaga różnicowania z krwiopluciem. Większość krwawień z nosa pochodzi z drobnych, lecz licznych naczyń znajdujących się w śluzówce przedniego odcinka przegrody nosowej (fot. 2). Oprócz bardziej oczywistego kierunku wypływania krwi na zewnątrz przez nos, może ona przemieszczać się ku tyłowi, do gardła, powodując uczucie ściekania po jego tylnej ścianie oraz kaszel. Niekiedy jest to główny objaw krwawienia z nosa, a krew pojawiająca się w wykrztuszanej plwocinie może mylnie sugerować krwioplucie. Krew pochodząca z nosa ma barwę czerwoną bez domieszki piany oraz nie jest zhemolizowana. Spontaniczne krwotoki z nosa, choć potrafią wyglądać dramatycznie oraz uprzykrzać życie w przypadkach nawrotowych, rzadko stanowią poważne zagrożenie dla życia pacjenta. Duża część krwawień wynikających z wysuszenia śluzówki nosa pojawia się w nocy.
Ryzyko krwawienia z błony śluzowej nosa rośnie, gdy pacjent:
- Przechodzi infekcję górnych dróg oddechowych z katarem.
- Choruje na przewlekłe zapalenie zatok obocznych nosa lub ma skrzywienie przegrody nosa.
- Stosuje przewlekle sterydy donosowe (Avamys, Nasonex, Metmin itp.), zwłaszcza przy nieprawidłowej technice aplikacji leku (unikamy celowania końcówką aplikatora w kierunku przegrody nosa!).
- Stosuje tlenoterapię przez wąsy, która istotnie wysusza błonę śluzową.
Ma zaburzenia krzepnięcia (np. nadciśnienie wrotne i hipersplenizm) lub stosuje leki obniżające krzepliwość krwi. - Przebywa w pomieszczeniach z suchym powietrzem (np. zimą).
Gdy wystąpi krwawienie z nosa, pierwsza pomoc polega na wydmuchaniu krwi i skrzepów z nosa, a następnie ściśnięciu palcami całej miękkiej części nosa (skrzydełek) i pochyleniu się do przodu. Ucisk na skrzydełka należy utrzymać bez przerw przez 5–10 minut. W przypadku nieustępowania krwotoku wskazany jest kontakt z lekarzem (najlepiej laryngologiem), który podejmie próbę zlokalizowania źródła krwawienia za pomocą wziernika lub endoskopu (fot. 2) oraz będzie mógł założyć do nosa opatrunek. Niektóre przypadki mogą wymagać leczenia operacyjnego (np. koagulacji poszerzonych naczyń).
W przypadku nawracających krwawień z nosa należy zadbać o profilaktykę, czyli prawidłowe nawodnienie organizmu oraz natłuszczenie śluzówki nosa za pomocą dostępnych w aptekach bez recepty maści lub aerozoli (Nollix, Emofix). Większość samoistnych nawracających krwawień z nosa ustępuje samoistnie przy prawidłowym i sprawnym zatrzymywaniu krwotoków oraz natłuszczaniu śluzówki nosa (im częstsze i obfitsze są krwawienia, tym bardziej kruche i podatne na kolejne krwawienia stają się naczynka w nosie). W niektórych przypadkach można rozważyć zastosowanie kwasu traneksamowego (Exacyl) w dawce 2 razy 10 mg/kg masy ciała (maksymalnie 2 do 4 g na dobę) doustnie lub dożylnie.
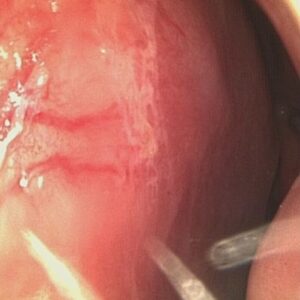
przedniego odcinka przegrody nosowej
widziane w powiększeniu w trakcie endoskopii
nosa
Krwioplucie (krwawienie z płuc)
W przypadku dróg oddechowych krwawienie może pochodzić z pęcherzyków płucnych lub oskrzeli i najczęściej wiąże się ze stanem zapalnym błony śluzowej i miąższu płucnego. Objawem jest żywoczerwona, spie-niona krew, która pojawia się w ustach w trakcie odkrztuszania. W przypadku krwawienia z oskrzeli krew może być wymieszana z wydzieliną. Krwiopluciu często towarzyszą objawy zaostrzenia (nasilenie kaszlu, większa ilość wydzieliny, zmiana jej charakteru). W przypadku obfitych krwawień pacjenci mogą odczuwać „bulgotanie” po jednej ze stron klatki piersiowej. Krwiopluciu zawsze towarzyszy niepokój i lęk. Pierwsza pomoc polega na uspokojeniu chorego, ułożeniu go na boku klatki piersiowej po tej stronie, po której podejrzewamy krwawienie, oraz zastosowanie zimnego okładu (zimny wkład z lodówki turystycznej owinięty w materiał lub gazę). Należy zawsze skontaktować się ze swoim ośrodkiem leczącym, bowiem w dużej części przypadków pacjent wymaga leczenia antybiotykiem doustnym albo dożylnym. Trzeba także rozważyć podanie kwasu traneksamowego (Exacyl) w dawce 2 razy 10 mg/kg masy ciała (maksymalnie 2 do 4 g na dobę) oraz kontrolę parametrów krzepnięcia i morfologii krwi. W przypadku obfitego krwioplucia pacjent wymaga bezwzględnej hospitalizacji. Szacowanie wielkości krwioplucia jest zawsze problematyczne, bowiem nawet niewielka ilość krwi łatwo zabarwia papierowe chusteczki lub ręczniki i sprawia wrażenie obfitego krwioplucia.
Niestety nie ma standardów postępowania odnośnie chorych z mukowiscydozą, u których wystąpi krwioplucie. Większość ośrodków odstawia inhalacje z soli hipertonicznej oraz intensywną fizjoterapię, ale jej całkowicie nie wstrzymuje. Nasz ośrodek zaleca również czasowe zaprzestanie fizjoterapii z zastosowaniem urządzeń (np. Simeox) powodujących wzrost ciśnienia w płucach. Nie ma jasnych wytycznych dotyczących odstawienia Pulmozyme. Jeśli krwioplucie pojawiło się tuż po rozpoczęciu cyklu wziewnej tobramycyny, należy rozważyć również wstrzymanie jej stosowania (czasowe). Z pewnością trzeba przerwać nieinwazyjne wspomaganie wentylacji (BiPAP). W przypadku zaburzeń krzepnięcia pacjent może wymagać przetoczenia czynników krzepnięcia, osocza, płytek lub innych preparatów krwiopochodnych. W ostatnim czasie podkreśla się pozytywną rolę kwasu traneksamowego (Exacyl) w leczeniu krwawień (dawkowanie jak wcześniej). Najbardziej specjalistycznym i jednocześnie najmniej dostępnym leczeniem krwioplucia jest embolizacja naczyń krwionośnych. Polega ona na wprowadzeniu cewnika przez tętnicę udową do płuc w celu podania środka, który tamuje miejsce krwawienia. Takie leczenie należy rozważać u każdego chorego z nawracającym krwiopluciem.
Podsumowanie
Należy podkreślić, że możliwość doraźnego leczenia zarówno krwioplucia, jak i krwawienia z przewodu pokarmowego i nosa jest ograniczone, a w przypadkach obfitych krwawień może stanowić zagrożenie życia. Krwawienia zawsze zdarzają się nieoczekiwanie i nierzadko w mało sprzyjających okolicznościach (weekend, rodzinna impreza, wycieczka szkolna, podróż). Zawsze lepiej zapobiegać, niż leczyć, dlatego ważna jest świadomość chorego i jego opiekuna o takim ryzyku oraz o konieczności stałego nadzoru wielospecjalistycznego (pulmonologicznego, laryngologicznego i gastroenterologicznego).
Spis literatury jest dostępny u autora.