Sterydy (inaczej steroidy) to jedna z najszerzej stosowanych grup leków w medycynie. Zwykle kojarzą się z czymś negatywnym i niebezpiecznym, budzą lęk i niechęć. Część chorych wręcz nie wyraża zgody na proponowane leczenie tymi farmaceutykami. Czy ta zła opinia ma rzeczywiście uzasadnienie? O tym piszę w poniższym artykule.
Popularność sterydów wynika z jednego podstawowego faktu – są wysoce skuteczne. Niestety, ich negatywną stroną są poważne skutki uboczne, zresztą zgodnie ze znaną w medycynie zasadą – jak coś działa, to musi dawać objawy uboczne. W świecie leków istnieją tylko nieliczne leki praktycznie pozbawione działań niepożądanych, choć pewnie i w ich przypadku to tylko kwestia dawki. Drugą naczelną zasadą jest fakt, że skutki uboczne są tym większe, im stosujemy wyższe dawki i przez dłuższy okres czasu. To dwa podstawowe elementy, na które koniecznie należy zwracać baczną uwagę.
Sterydy – co to takiego?
Z chemicznego punktu widzenia sterydy to różne małocząsteczkowe związki chemiczne będące hormonami, których cechą wspólną jest szkielet steroidowy w formie czterech sprzężonych pierścieni (rys. 1). Ich wyjątkową cechą jest to, że posiadają receptory nie na powierzchni komórki, jak większość leków, ale w jądrze komórkowym, co umożliwia bezpośredni wpływ na aktywację genów (rys. 2). Dzięki temu sterydy działają niezwykle silnie i długotrwale, często modyfikując budowę tkanki tłuszczowej, mięśniowej lub łącznej.
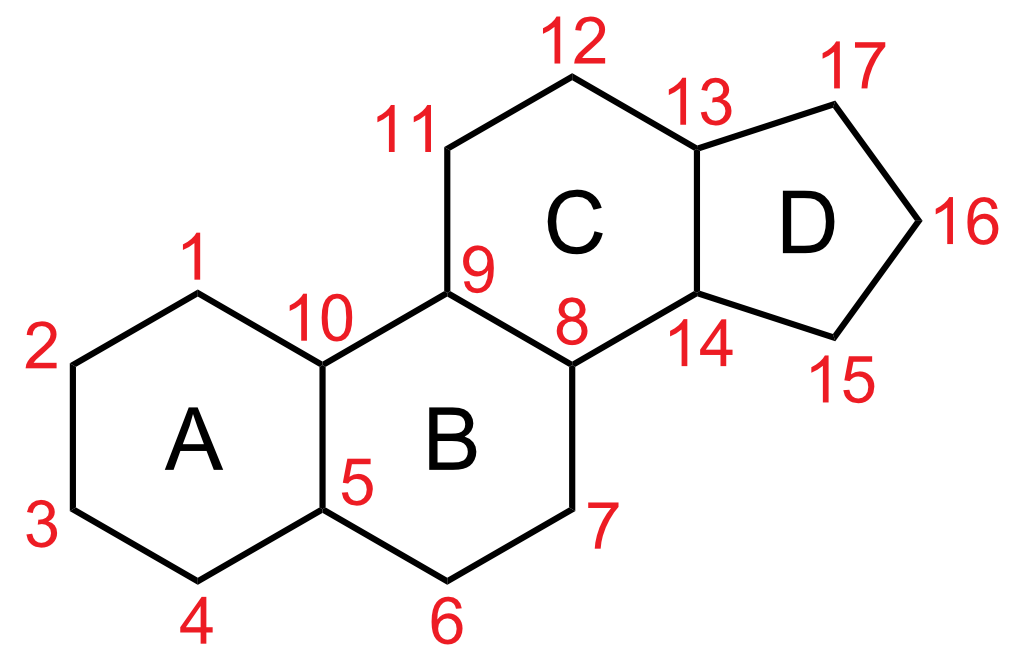
Budowa sterydu – 4 pierścienie węglowe. Atomy węgla ponumerowane kolejnymi liczbami (źródło: Wikipedia)
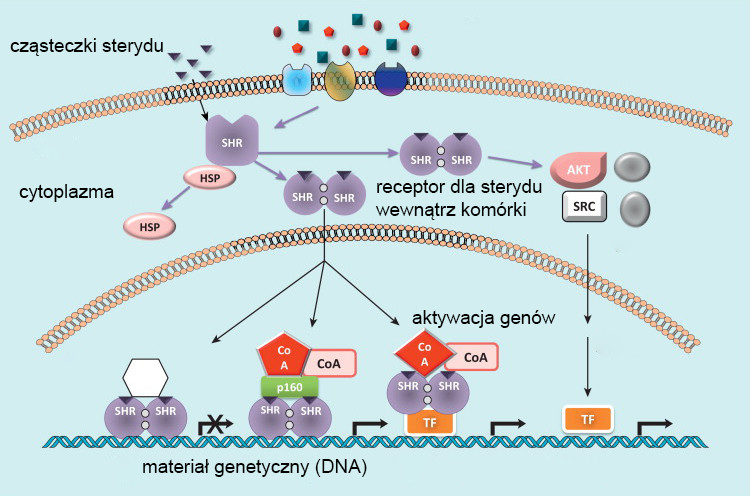
Działanie wewnątrzkomórkowe sterydów (oprac. własne)
Istnieje kilkadziesiąt różnych hormonów steroidowych, które spełniają najrozmaitsze funkcje regulacyjne w organizmie. Do najbardziej znanych należą hormony płciowe męskie (androgeny), takie jak testosteron, i żeńskie (estrogeny i gestageny), m.in. estradiol i progesteron. Są one syntezowane w jądrach lub jajnikach oraz nadnerczach.
Inne znane hormony steroidowe to glikokortykosteroidy powstające w korze nadnerczy (m.in. kortyzon), które kontrolują przemianę białek w cukry, oraz aldosteron, który reguluje metabolizm jonów sodu i potasu.
Mało kto wie, że do hormonów steroidowych zalicza się także witaminę D, która jako jedyna spośród tego rodzaju hormonów nie zawiera układu steroidowego (jej prekursorami są jednak steroidy).
Jak wspomniano wcześniej, sterydy zmieniają czynności wielu narządów i wpływają na przebieg reakcji odpornościowych. Ich podstawowe działanie przedstawia tab. 1.
Tab. 1. Podstawowe grupy sterydów i ich działanie
| Grupa sterydów (hormonów sterydowych) | Działanie |
|---|---|
| Hormony płciowe | Sterują zachowaniami seksualnymi |
| Mineralokortykosteroidy | Regulują metabolizm jonów sodu i potasu |
| Kortykosteroidy (inaczej glikokortykosteroidy) | Mają działanie przeciwzapalne, przeciwalergiczne i immunosupresyjne, kontrolują przemianę energetyczną w organizmie |
| Sterydy anaboliczne | Mają zdolność sterowania anabolizmem organizmu, często wykorzystywane jako doping w sporcie |
Wykorzystywanie w medycynie
Kortykosteroidy to najważniejsza grupa hormonów sterydowych, które są produkowane w nadnerczach pod wpływem sygnałów w mózgu (rys. 3). Wśród nich należy wymienić kortyzol, który ma silny wpływ na gospodarkę węglowodanową, białkową, lipidową i wodnoelektrolitową organizmu.

Kontrola wydzielania wewnętrznego (endogennego) kortyzolu przez mózg (źródło: Wikipedia)
Nadmierne wydzielanie kortykosteroidów, względnie nadmierna podaż leków o tym samym działaniu, powoduje hiperkortyzolemię – chorobę nazywaną zespołem Cushinga. Niedobór kortykosteroidów z kolei powoduje chorobę Addisona (osłabienie, skłonność do zasłabnięć, utrata apetytu i wagi, przebarwienia skóry i wiele innych objawów).
Kortyzol zmniejsza zużycie cukru (glukozy) w tkankach i jednocześnie nasila powstawanie nowych cząsteczek, co prowadzi w sumie do niekorzystnego zjawiska, jakim jest podniesienia poziomu glukozy we krwi, i może prowadzić do cukrzycy. Innym niekorzystnym działaniem jest zmniejszenie syntezy białek w organizmie, oraz nasilenie ich rozkładu, co skutkuje zwiększeniem katabolizmu, rozpadem mięśni oraz wyniszczeniem 1.
Glikokortykosteroidy mają również silny wpływ na tkankę tłuszczową, powodując jej charakterystyczne rozlokowanie (bawoli kark, twarz księżyc w pełni, otyłość brzuszna, chude kończyny) dając obraz otyłości typu Cushinga (rys. 4) 2. Zmniejszają również wchłanianie wapnia z jelit, a nasilają jego wydalanie z moczem, co może prowadzić do osłabienia kości i osteoporozy. Przy wysokich dawkach mogą także powodować zatrzymanie wody w organizmie oraz obrzęki.
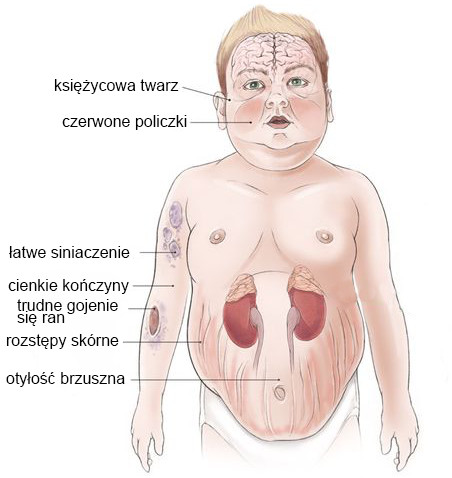
Skutki uboczne glikokortykosteroidów (oprac. własne)
Jedną z najczęściej wykorzystywanych pozytywnych właściwości kortykosteroidów jest ich silne działanie przeciwzapalne oraz immunosupresyjne. Sterydy takie jak prednizon zmniejszają powstawanie i uwalnianie czynników zapalnych (tak zwanych cytokin), powodują spadek ruchliwości i aktywności większości komórek biorących udział w reakcjach odpornościowych, takich jak neutrofile, makrofagi, bazofile, limfocyty T i B. Z tego powodu glikokortykoidy stosuje się dla zmniejszenia nadwrażliwości. Podsumowanie działań niepożądanych kortykosteroidów oraz ich zastosowanie w medycynie przedstawiają tab. 2 i 3.
Tab. 2. Działania niepożądane glikokortykosteroidów
[div class=”ramka”]
- Wzrost poziomu cukru we krwi
- Cukrzyca posterydowa
- Nadciśnienie tętnicze
- Zaburzenia snu
- Pobudzenie nerwowe, depresja, chwiejność emocjonalna, rozdrażnienie Redystrybucja tkanki tłuszczowej (kark, okolice nadobojczykowe, tułów, twarz – rys. 4) Wzrost masy ciała
- Nadwaga i otyłość
- Zatrzymanie sodu i wody
- Leukocytoza (wzrost liczba białych ciałek krwi)
- Ścieńczenie skóry, szerokie rozstępy, trądzik, powiększenie piersi
- Złamania patologiczne kręgów, osteoporoza
- Zaburzenia miesiączkowania
- Osłabienie siły mięśniowej
- Spowolnienie wzrostu, niskorosłość.
[/div]
Tab. 3. Najważniejsze zastosowanie glikokortykosteroidów w medycynie
| Działanie | Jednostki chorobowe |
|---|---|
| Immunosupresyjne i przeciwzapalne | Choroby immunosupresyjne, autozapalne (autoimmunologiczne), reumatologiczne, choroby tarczycy, przeszczepianie narządów miąższowych i szpiku, choroby skóry |
| Zwalczanie komórek nowotworowych | Onkologia |
| Reakcja na stres | Zabiegi operacyjne, urazy, oparzenia, ciąża i poród |
Forma podania
Glikokortykosteroidy można podawać drogą doustną, dożylną, wziewną, donosowo w postaci areozolu oraz jako leki powierzchniowe na skórę w maści lub kremie. W mukowiscydozie najczęściej podajemy sterydy doustnie oraz wziewnie. W tabletkach najczęściej stosuje się preparat Encorton, który występuje w dawce 1 mg, 5 mg, 10 mg i 20 mg (fot. 1). Szeroki wachlarz dostępnych dawek ma duże znaczenie, bowiem jest on precyzyjnie podawany, szczególnie w trakcie odstawiania (czyt. dalej). W przypadku leków wziewnych dostępny jest roztwór do nebulizacji, w postaci inhalatora ciśnieniowego z dozownikiem (spray, tak zwany MDI) oraz w postaci proszku do inhalacji (DPI) (fot. 2). W przypadku tych ostatnich mogą być one sprzedawane w postaci dysku (najpopularniejszy) lub innego podajnika (Turbuhaler, Aerolizer, Diskhaler). Zarówno w przypadku inhalatorów ciśnieniowych, jak i proszkowych niezmiernie ważne jest dopasowanie typu urządzenia indywidualnie do możliwości „wdechowych” dziecka oraz każdorazowe kontrolowanie techniki przyjmowania leku. O technice stosowania leków wziewnych można by poświęcić oddzielny artykuł (lub nawet całą serię), ale w tym miejscu warto dodać, że u dzieci starszych bardzo ważne jest zatrzymanie oddechu na szczycie wdechu na 10–15 sekund oraz odpowiednie dostosowanie prędkości maksymalnego wdechu (w przypadku MDI jest to wdech wolny, w przypadku DPI wdech powinien być szybszy, ale siła powinna być uzależniona od typu inhalatora).
Encorton w różnych dawkach (źródło: leki-opinie.pl)
Różne postacie wziewne glikokortykosteroidów (MDI, roztwór do nebulizacji, materiał własny)
Sterydy w mukowiscydozie
W mukowiscydozie stosujemy przede wszystkim następujące glikokortykosteroidy:
- donosowe w zapobieganiu i leczeniu polipów nosa, przewlekłego zapalenia zatok obocznych nosa oraz alergicznego nieżytu (Flixonase, Buderhin, Fanipos, TafenNasal, Nasometin, Nasonex, Metmin i inne),
- wziewne w przypadku współwystępowania astmy oskrzelowej lub nadreaktywności oskrzeli ocenionej w trakcie próby rozkurczowej (Flixotide, Asma-nexTwisthaler, PulmicortTurbuhaler lub w połączeniu z lekami rozkurczowej),
- doustne w leczeniu alergicznej aspergilozy oskrzelowo-płucnej, zaawansowanej choroby płuc lub jako immunosupresja w okresie po transplantacji płuc lub wątroby (Encorton, Encortolon, Metypred).
Podstawową różnicą pomiędzy poszczególnymi postaciami sterydów jest stosowana dawka. W przypadku leków doustnych może być ona nawet 1000-krotnie większa niż ta donosowa i to jest właśnie główna przyczyna poważnych skutków ubocznych (tab. 4).
Tab. 4. Przykładowe dawkowanie glikokortykosteroidów w medycynie
| Nazwa leku | Przykładowe dawkowanie |
|---|---|
| Flutikazon w areozolu do nosa Flutikazon wziewny Budezonid w areozolu do nosa Budezonid wziewny (proszek) Budezonid w nebulizacji Enkorton doustnie Metylprednizolon | 50 µg (mikrogramy) 100–500 µg (mikrogramy) 50 µg (mikrogramy) 100–400 µg (mikrogramy) 125–2000 µg (mikrogramy) 0,4–2 mg/kg masy ciała, średnio 10–60 mg 0,5–30 mg/kg masy ciała, średnio 50–1000 mg |
W przypadku alergicznej aspergilozy oskrzelowo-płucnej początkowo stosuje się wysokie dawki doustne przez okres kilku tygodni lub kilka wlewów dożylnych (tak zwane bolusy). Po okresie intensywnego leczenia, który w dużej mierze decyduje o objawach ubocznych, stopniowo redukuje się dawki. Okres leczenia powyżej 7–14 dni powoduje czasowe zablokowanie wewnętrznego wydzielania kortyzolu, który jest niezbędny człowiekowi do normalnego funkcjonowania. W przypadku nagłego zaprzestania podawania glikokortko-steroidów z zewnątrz w postaci tabletek, organizm nie zdąży przestawić się na własną produkcję i może dojść do objawów ciężkiej niedoczynności kory nadnerczy (osłabienie, niskie ciśnienie, zaburzenia jonowe, niski poziom cukru). Dlatego tak ważne jest stopniowe odstawianie leku, szczególnie przy dawkach poniżej 10 mg. W trakcie leczenia istotne jest również przyjmowanie leków „towarzyszących” sterydom, takich jak potas i leki osłaniające żołądek. W przypadku leków wziewnych należy dbać o higienę jamy ustnej, aby zapobiegać rozwojowi grzybicy i próchnicy zębów. Warto dokładnie zapoznać się z zasadami stosowania glikokortkoste-roidów przedstawionymi w tab. 5.
Tab. 5. Co należy wiedzieć? Wydrukuj i zapamiętaj!
Sterydy wziewne
|
Sterydy donosowe
|
Sterydy doustne
|
Podsumowanie
Sterydy, w szczególności glikokorty-kosteroidy, są często stosowanymi specyfikami w mukowiscydozie. Mogą mieć poważne skutki uboczne, ale za każdym razem lekarz zestawia korzyści z potencjalnymi działaniami niepożądanymi. W większości przypadków leki sterydowe mogą być przyjmowane w niewielkiej dawce przewlekle. Najczęściej są to leki donosowe i wziewne. W przypadku poważnych chorób konieczne jest stosowanie sterydów doustnych, ale pod ścisłą kontrolą lekarską i najkrócej, jak to tylko możliwe. W takich przypadkach ważna jest bliska współpraca z lekarzem i ścisłe przestrzeganie zaleceń.
Bibliografia
- Kostowski W., Herman Z. (red.) Farmakologia – podstawy farmakoterapii. Tom 1–2, PZWL, Warszawa, 2004.
- Maśliński S., Ryżewski J. Patofizjologia. Tom 1–2, PZWL, Warszawa, 2012.