Zima w pełnej krasie. Właściwie to jesienno-zimowa szaruga. Deszcz, śnieg, wiatr i przenikliwe zimno to aura, która jest szczególnie znienawidzona przez rodziców dzieci z mukowiscydozą, bo to oznacza nic innego jak okres infekcji. A infekcje to nasilony kaszel, większa ilość odkrztuszanej wydzieliny, czasem gorączka, zatkany nos, ból zatok, duszność, oczekiwanie na wizytę u swojego lekarza, kolejny antybiotyk i obawa, czy infekcja nie pójdzie dalej. A w radio i telewizji zmasowany atak reklam „leków na odporność”. I pytanie – czy warto po nie sięgnąć?
Układ immunologiczny to więcej niż jeden narząd
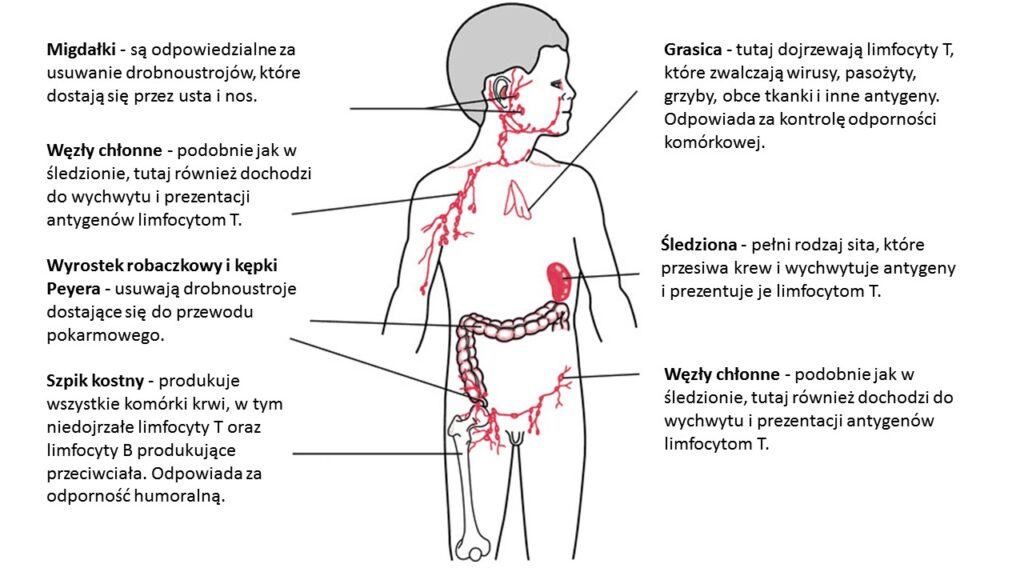
We wspomnianych reklamach słowem kluczowym jest układ odpornościowy, zwany także układem immunologicznym. Mało kto się zastanawia, co to właściwie takiego, a przecież byłoby nad czym. Nie jest to bowiem jeden narząd zlokalizowany w określonym miejscu, ale wiele struktur organizmu, skomplikowane związki chemiczne, miliardy rozsianych komórek i zjawisk biologicznych. Można powiedzieć, że układ immunologiczny znajduje się wszędzie, a jego zadaniem jest obrona organizmu przed wszelkimi mikroorganizmami (bakteriami, wirusami, grzybami, pierwotniakami, robakami pasożytniczymi), ale także substancjami obcymi, komórkami nowotworowymi i komórkami innego człowieka (rys. 1 i 2).
Na układ odpornościowy składa się obrona nieswoista (wrodzona) taka jak skóra, błona śluzowa, kwas solny w żołądku, łzy, substancje wydzielnicze takie jak immunoglobuliny sIgA, laktoferyna, lizozym, fosfolipaza i wiele innych. To pierwsza linia obrony przed wrogiem. Druga linia to odporność swoista, czyli taka, która rozwija się w trakcie infekcji.
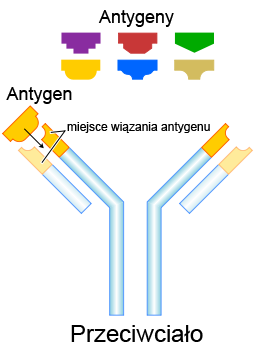
Nowo narodzone niemowlę posiada pewną zdolność do reakcji swoistej, jednak jest ona słaba. Dopiero po kontakcie z bakterią lub wirusem organizm uczy się, jak walczyć z wrogiem. A na to potrzeba czasu – miesięcy i lat. Im dziecko starsze, tym jest mniej podatne na zakażenia, bowiem układ odporności ma w swoich szeregach wyspecjalizowanych żołnierzy – limfocyty i immunoglobuliny, które łączą się z przeciwnikiem na zasadzie klucza i zamka (rys. 3). Na tej zasadzie działają szczepionki, po których podaniu organizm wytwarza długotrwałą odporność.

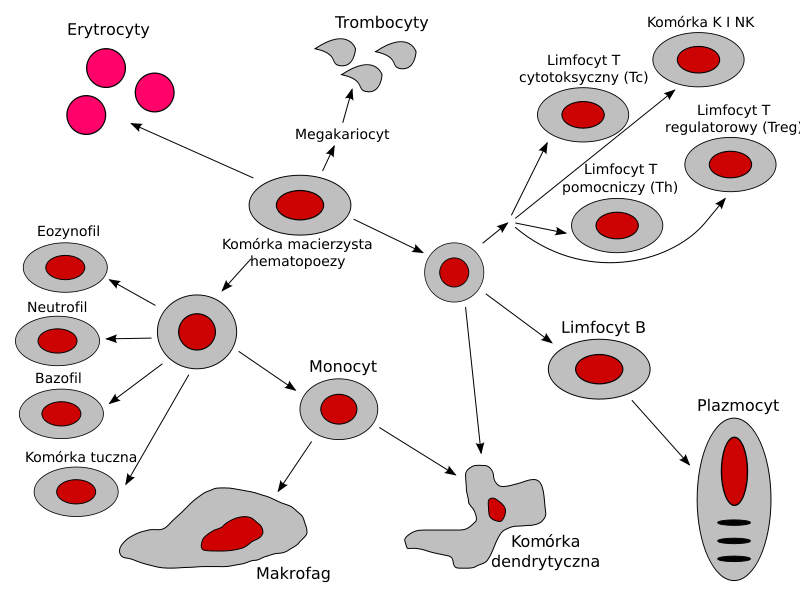
Narządami, które uczestniczą w powstawaniu odpowiedzi swoistej, są śledziona, węzły chłonne, migdałki, kępki Peyera i wyrostek robaczkowy oraz najważniejsze – szpik kostny oraz grasica. W szpiku kostnym powstają wszystkie komórki układu odpornościowego, przy czym limfocty T dojrzewają w grasicy, a limfocyty B produkujące przeciwciała dojrzewają w węzłach chłonnych. Pozostałe komórki to makrofagi, komórki NK („naturalni zabójcy”), komórki dendrytyczne, komórki plazmatyczne i inne (rys. 4).
Odporność a mukowiscydoza
Znanych jest wiele niedoborów odporności, które mogą być bardzo groźne. Do najbardziej znanego wtórnego, czyli nabytego zespołu niedoboru odporności wywołanego przez wirus HIV należy AIDS. Również niedobór odporności po przebytej ospie wietrznej to częste zjawisko i może trwać nawet 3 miesiące. Dlatego tak ważne jest szczepienie przeciwko tej chorobie. Pierwotne, czyli wrodzone niedobory odporności są chorobami rzadkimi, jednak najczęściej bardzo groźnymi. Wśród nich można wymienić zespół DiGeorge’a, ciężki złożony niedobór odporności (SCID), przewlekła choroba ziarniniakowa (CGD) czy neutropenie. Wszystkie objawiają się nawracającymi infekcjami wymagającymi intensywnej antybiotykoterapii dożylnej w warunkach szpitalnych, skomplikowanego i kosztownego leczenia, a ich diagnostyka prowadzona jest w wyspecjalizowanych ośrodkach.
Na szczęście problem niedoboru odporności nie dotyczy chorych na mukowiscydozę 1. Wręcz odwrotnie. Często nasze mukolki chorują rzadziej niż ich rówieśnicy, między innymi dlatego, że ich układ immunologiczny jest cały czas stymulowany przez florę bakteryjną na stałe kolonizującą nabłonek dróg oddechowych (częste nosicielstwo gronkowca złocistego czy Pseudomonas aeruginosa).
Obecnie większość pacjentów ma wykonywane wszystkie szczepienia, zarówno te obowiązkowe, jak i dodatkowe. Istotnym czynnikiem jest także izolacja pacjentów przed kontaktem z infekcjami (np. nieposyłanie do przedszkola) czy zastosowanie wczesnej (profilaktycznej) antybiotykoterapii. Te wszystkie działania podejmowane świadomie przez lekarzy i opiekunów przynoszą efekty w postaci zmniejszenia częstości infekcji.
Pieniądze, odpowiedzialność i oszustwo
Z dużą uwagą przyglądam się reklamom produktów „na odporność”. Najczęściej nie są to leki, a suplementy diety, których status prawny jest zgoła odmienny od leków podlegających regulacjom ustawy Prawo farmaceutyczne. Aby lek mógł wejść na rynek, musi spełniać rygorystyczne wymogi, przejść odpowiednie badania kliniczne, wykazywać się odpowiednią skutecznością i bezpieczeństwem. Dotyczy to w szczególności leków na receptę. W przypadku suplementów diety produkty te nie podlegają rejestracji w Urzędzie Rejestracji Leków i Produktów Biobójczych, a jedynie, zgonie z Ustawą o bezpieczeństwie żywności i żywienia, zgłoszeniu do Głównego Inspektora Sanitarnego na zasadzie deklaracji producenta. Szacuje się, że koszty wprowadzenia nowego leku na rynek to nawet 500 mln dolarów, podczas gdy odpowiednie koszty dla suplementu są nieporównywalnie mniejsze. Nie zmienia to faktu, że w naszych aptekach cena suplementu często wynosi tyle samo lub nawet przewyższa cenę sprawdzonego leku. Rzecz jasna – zysk na suplemencie jest dużo większy.
W przypadku produktów „na odporność” producenci często nie używają w reklamach jednoznacznego stwierdzenia, że produkt poprawia odporność, ale „pomaga wzmocnić odporność”. Co to właściwie oznacza, trudno powiedzieć, ale być może ma to na celu uniknięcie odpowiedzialności prawnej przez zarzutami o brak skuteczności. W przeszłości mięliśmy już przecież do czynienia z mijaniem się z prawdą.
W 2010 r. firma Dannon (w Polsce Danone) zgodziła się wypłacić 21 mln dolarów odszkodowania za wprowadzające konsumentów w błąd reklamy jej produktów – jogurtu Activia i napoju DanActive 2. Odszkodowanie było elementem ugody pozasądowej zawartej z władzami stanowymi i federalnymi w USA. Reklamy firmy Dannon głosiły, że bakterie zawarte w jogurtach Activia wspomagają regularne funkcjonowanie przewodu pokarmowego, a napój DanActive podnosi odporność organizmu, na co nie było wystarczających danych naukowych. Amerykańska Federalna Komisja Handlu podkreśliła, że firmie nie wolno było posługiwać się w celach promocyjnych informacjami, które nie zostały potwierdzone przez Amerykańską Agencję ds. Żywności i Leków (FDA). Można tylko wyrazić żal, że polskie instytucje zajmujące się zdrowiem publicznym nie podejmują tak zdecydowanych kroków.
Pełnej szklanki nie można dopełnić
Podstawowy błąd w dążeniu do poprawy odporności stanowi założenie, że można to uczynić mimo braku deficytu immunologicznego. To tak, jakby chcieć dopełnić szklankę wody, która jest już pełna. Człowiek albo jest zdrowy i nie wymaga poprawy odporności, albo ma jakiś niedobór immunologiczny, który można stwierdzić w specjalistycznych badaniach dodatkowych. Zresztą nawet jeśli taki niedobór istnieje, tylko niekiedy udaje się go uzupełnić lub zastosować inną metodę leczniczą (toczenie immunoglobulin, przeszczepienie szpiku, przeszczepienie grasicy, leki biologiczne). Jogurty z bakteriami tu nie wystarczą. Innymi słowy zakres naszego oddziaływania na układ odpornościowy jest ograniczony, daleko węższy niż oczekiwaliby tego rodzice i sami lekarze.
Witamina C
Na rynku mamy bardzo wiele preparatów, które rzekomo poprawiają odporność lub zmniejszają częstość infekcji. Jednym z najbardziej znanych jest witamina C, która od 70 lat była uważana za substancję profilaktyczną w przeziębieniu. Prawdziwość tego przekonania została podważona wielokrotnie, w ostatnim czasie w 2007 i 2013 r. 3 W metaanalizie kilkudziesięciu badań, w których uczestniczyło ponad 11 tysięcy uczestników, nie stwierdzono korzystnego wpływu na częstość występowania, czas trwania ani nasilenie objawów przeziębienia w populacji ogólnej. W świetle tych badań brak jest zatem wskazań do profilaktycznego podawania witaminy C w celu zapobiegania infekcjom u dzieci. Również przyjmowanie preparatów wielowitaminowych w ogólnej populacji pediatrycznej nie przynosi korzyści. W przypadku dzieci źródłem wszystkich witamin powinna być zbilansowana dieta, a w przypadku chorych z mukowiscydozą dodatkowo suplementy witamin rozpuszczalnych w tłuszczach o odpowiedniej formule zwiększającej ich wchłanialność. Wskazane jest również okresowe oznaczanie poziomu witamin A, D, E i K. Przy uzupełnianiu wymienionych witamin preparatami takimi jak Cystisorb ryzyko wystąpienia objawów chorobowych związanych z niedoborem witamin u pacjenta z mukowiscydozą jest niewielkie.
Wielonienasycone kwasy tłuszczowe i tran
Tran był i nadal jest bardzo popularną metodą poprawienia odporności. Z pewnością to cenne źródło witamin rozpuszczalnych w tłuszczach (głównie A i D). Obecnie brakuje jednak badań klinicznych u ludzi, które uzasadniałyby przyjmowanie wielonienasyconych kwasów tłuszczowych w profilaktyce lub leczeniu infekcji.
Witamina D
Wbrew powszechnemu przekonaniu, brak jest mocnych dowodów na skuteczność suplementacji witaminy D w zapobieganiu infekcjom sezonowym. W jednym z badań z 2010 r., w którym uczestniczyło 430 dzieci szkolnych, w grupie przyjmującej witaminę D przez okres 4 miesięcy grypa A wystąpiła u 18 z pośród 167 uczestników, a w grupie placebo u 31 spośród 167 osób 4. Względne ryzyko zachorowania zmniejszyło się o 42%. Uwagę zwraca jednak duży odsetek uczestników, którzy nie ukończyli badania (96 osób, 22% grupy wyjściowej), co mogło wpłynąć na wyniki końcowe. W grupie przyjmującej witaminę D zaobserwowano istotne statystycznie zmniejszenie liczby incydentów zaostrzeń astmy (2/167 vs. 12/167), jednak bez różnicy w liczbie zapaleń płuc, przyjęć do szpitala, gorączki czy infekcji żołądkowojelitowych. W systematycznym przeglądzie piśmiennictwa z 2016 r., do którego włączono 4 badania randomizowane, nie wykazano różnicy w częstości występowania zapalenia płuc lub biegunki u dzieci poniżej 5. roku życia 5.
Biorąc pod uwagę zarówno wytyczne europejskie, jak i zalecenia Konsultanta Krajowego w dziedzinie pediatrii, które wskazują na potrzebę suplementacji witaminy D, ostatecznie rozstrzygnięcie, czy witamina D zmniejsza częstość infekcji sezonowych, ma drugorzędne znaczenie.
Preparaty jeżówki
Wyciągi z jeżówki (Echinacea sp.) to jedne z najczęściej stosowanych preparatów immunomodulujących na rynku. W dużych metaanalizach z 2007 i 2014 r. autorzy wykazali brak korzyści z przyjmowania jeżówki w leczeniu przeziębienia 6. Również pozytywne właściwości w zapobieganiu infekcjom, nawet jeśli istnieją, są nieistotne klinicznie. Prace podkreślają natomiast możliwe skutki uboczne przyjmowania tego typu preparatów (reakcje alergiczne, pokrzywki).
Homeopatia oraz inne preparaty roślinne
Obecnie brakuje wiarygodnych danych naukowych mogących uzasadniać stosowanie preparatów aronii, aloesu, żywotnika, grapefruita czy betaglukanu. Również brak jest dowodów na skuteczność powszechnie reklamowanego pranobeksu inozyny w leczeniu i zapobieganiu infekcji. Wręcz odwrotnie – badania kliniczne (in vivo) wskazują na brak takiej skuteczności 7. Leczenie lekami homeopatycznymi pozbawione jest jakichkolwiek podstaw naukowych i w XXI wieku nie powinno się ich stosować.
Do rzeczy – co więc robić?
Badania kliniczne wskazują, że to, co najbardziej skuteczne w profilaktyce sezonowych infekcji, można osiągnąć „tu i teraz” i w dodatku za darmo. Okazuje się, że proste interwencje w zakresie higienicznego trybu życia przynoszą dużo większe efekty niż jakikolwiek lek za setki złotych. Skuteczność wybranych metod postępowania w profilaktyce infekcji podsumowuje tabela nr 1 8.
Tabela 1. Skuteczność wybranych metod postępowania w profilaktyce infekcji. Na podstawie Bernatowska E., Feleszko W., Cukrowska B. et al. Immunomodulacja w wieku rozwojowym w praktyce lekarza podstawowej opieki zdrowotnej – fakty i mity. Pediatr Dypl. 2013; 17 (1): s. 27–37
| Metoda | Skuteczność |
|---|---|
| Szczepienia ochronne | ++ |
| Suplementy diety | – |
| Zmniejszenie masy ciała (przy otyłości) | ++ |
| Umiarkowana aktywność fizyczna | ++ |
| Unikanie dymu papierosowego | ++ |
| Regularny i odpowiednio długi sen | ++ |
| Witamina C | – |
| Witamina D | * |
| Tran | – |
| Kwas dekozaheksaenowy (DHA) | * |
| Betaglukan | – |
| Pranobeks inozyny | – |
| Jeżówka (Ecchinacea) | – |
| Aronia | – |
| Aloes | – |
| Homeopatia | – |
| Wybrane probiotyki | +/* |
| Lizaty bakteryjne | + |
++ duża skuteczność potwierdzona badaniami klinicznymi o wysokiej wiarygodności
+ umiarkowana skuteczność potwierdzona badaniami klinicznymi o wysokiej wiarygodności
– brak skuteczności potwierdzony badaniami
* brak jednoznacznych danych naukowych z powodu zbyt małej liczby badań
Fakt, że szczepienia są skuteczne, nie wymaga komentarza. Również szczególnego uzasadnienia nie wymaga to, że w środowisku dziecka nie wolno palić papierosów. Ponad wszelką wątpliwość udowodniono bowiem, że dym tytoniowy zwiększa ryzyko infekcji układu oddechowego, w tym nawracających zapaleń płuc, wysiękowego zapalenia ucha oraz zaostrzeń astmy.
Szczególnego podkreślenia wymaga natomiast kwestia snu. Współcześnie dzieci i młodzież śpią znacznie krócej niż było to jeszcze 30 lat temu. Oglądanie telewizji czy granie w gry komputerowe do późnych godzin nocnych sprawia, że dziecko ma trudności ze wstaniem do szkoły, pomija poranną fizjoterapię, czuje się przez cały dzień zmęczone, nie ma chęci do nauki i zabawy. Ograniczenie snu dla organizmu jest dużym stresem, co ma istotnie negatywny wpływ na układ immunologiczny. Za przykład może posłużyć nawracająca opryszczka w sytuacjach stresowych, dlatego zwracajmy baczniejszą uwagę na tę kwestię. Również ważnym czynnikiem w zapobieganiu pospolitym infekcjom jest wysiłek fizyczny, który nie tylko przynosi radość i dobre samopoczucie (hormony szczęścia – endorfiny), ale także jest doskonałym sposobem na fizjoterapię układu oddechowego. Obawa przed wysiłkiem fizycznym na świeżym powietrzu w chłodniejsze dni jest zwykle nieuzasadniona. Zagadnienie to wymaga poświęcenia zupełnie oddzielnego artykułu, wspomnę jedynie, że przy odpowiednim doborze ubioru do intensywności wysiłku i panujących warunków atmosferycznych nie powinniśmy złapać przeziębienia.
Kwestia odpowiedniego odżywienia jest dobrze znana nam wszystkim. Na szczęście, dzięki całemu wachlarzowi wspomagania „jedzeniowego”, coraz rzadziej spotykamy niedożywienie u pacjentów z mukowiscydozą. Wręcz odwrotnie, czasem widzimy otyłość, która jest również niekorzystnym czynnikiem, jeśli chodzi o odporność. Dbajmy więc o to, aby nasi podopieczni mieli prawidłowy wskaźnik masy ciała (BMI).
I w końcu kwestia higieny. Częste mycie rąk, noszenie masek ochronnych, regularne sprzątanie łazienek, czyszczenie lodówek czy mycie produktów spożywczych przed włożeniem ich do lodówki czy szafki (także np. przecieranie puszek czy kartonów mleka) to proste, ale jakże istotne sposoby ograniczenia możliwości kontaktu z drobnoustrojami. Niestety, w praktyce opiekunowie niechętnie stosują się do tych zaleceń.
Probiotyki i lizaty bakteryjne
Choć probiotyki są stosowane w wielu sytuacjach klinicznych, jedynym udowodnionym wskazaniem do ich podania jest ostra biegunka. Według Europejskiego Towarzystwa Gastroenterologii, Hepatologii i Żywienia Dzieci zaleca stosowanie szczepów poddanych próbom klinicznym (Lactobaciullus rhamnosus GG 9, Saccharomyces boulardii).
W ostatnich latach pojawiło się kilka badań dobrej jakości, które pokazały umiarkowaną skuteczność w zapobieganiu infekcji dróg oddechowych u dzieci. W pracy z 2013 r. podsumowującej wyniki 4 badań randomizowanych z udziałem 1805 pacjentów wykazano redukcję zapaleń ucha środkowego o 24%, a jedno badanie wykazało zmniejszenie ryzyka infekcji górnych dróg oddechowych o o 38% 10. Inna metaanaliza z 2015 r. również wskazuje na umiarkowany efekt probiotyków, przy jednoczesnym zastrzeżeniu, że uogólnienia dokonano na podstawie zróżnicowanych danych o słabej jakości 11.
Lizaty bakteryjne to rodzaj doustnych szczepionek, które w sposób nieswoisty stymulują układ odpornościowy. Skład preparatów dostępnych na rynku jest podobny – zawierają antygeny bakterii najczęściej wywołujących zakażenia nosa, gardła, uszu, oskrzeli i płuc (Staphylococcus aureus, Streptococcus pyogenes, Streptococcus viridans, Klebsiella pneumoniae, Klebsiella ozaenae, Haemophilus influenzae, Neisseria catarrhalis, Streptococcus pneumoniae i inne). W dużych metaanalizach obejmujących kilka tysięcy dzieci odnotowano spadek częstości infekcji o kilkadziesiąt procent, w pojedynczych pracach obserwowano nawet 2-krotne zmniejszenie ryzyka zakażeń 12.
Podsumowanie
Prawidłowo funkcjonujący układ odpornościowy to skomplikowany system narządów, komórek i substancji, który działa jak idealnie dopracowany silnik. W praktyce pacjenci z mukowiscydozą nie mają deficytów immunologicznych, a nawracające zakażenia wynikają z zupełnie innego mechanizmu będącego podstawową przyczyną choroby – gęstego śluzu. Udowodnione badaniami klinicznymi działania wzmacniające odporność ograniczają się do szczepień ochronnych oraz zdrowego stylu życia. Witaminy rozpuszczalne w wodzie powinny być dostarczane wraz z dietą, a witaminy rozpuszczalne w tłuszczach dodatkowo suplementowane, najlepiej pod kontrolą ich stężeń. Zachowanie higienicznych warunków w środowisku dziecka to także istotny czynnik ochrony przed infekcjami. Większość reklamowanych preparatów na odporność jest nieskuteczna, co zostało potwierdzone badaniami, lub brak dowodów na ich skuteczność. Stosowanie probiotyków oraz lizatów bakteryjnych znajduje swoje miejsce w prewencji zakażeń, jednak ich skuteczność jest umiarkowana.
Bibliografia
- Bernatowska E., Feleszko W., Cukrowska B. et al. Immunomodulacja w wieku rozwojowym w praktyce lekarza podstawowej opieki zdrowotnej – fakty i mity. Pediatr Dypl. 2013; 17 (1):
s. 27–37. - Cazzola M., Anapurapu S., Page C.P. Poly-valent mechanical bacterial lysate for the prevention of recurrent respiratory infec-tions: a meta-analysis. Pulm Pharmacol Ther. 2012 Feb; 25 (1): 62-8. doi: 10.1016/j. pupt.2011.11.002.
- Del-Rio-Navarro B.E., Espinosa Rosales F., Flenady V., Sienra-Monge J.J. Immunostimu-lants for preventing respiratory tract infection in children. Cochrane Database Syst Rev. 2006 Oct 18; (4): CD004974.
- Echinacea for preventing and treating the common cold. Cochrane Database Syst Rev. 2014 Feb 20; (2): CD000530. doi: 10.1002/14651858.CD000530.
- Hao Q., Dong B.R., Wu T. Probiotics for preventing acute upper respiratory tract infections. Cochrane Database Syst Rev. 2015 Feb 3; (2): CD006895. doi: 10.1002/14651858.
- Hemilä H., Chalker E. Vitamin C for preventing and treating the common cold. Cochrane Database Syst Rev. 2013 Jan 31;(1): CD000980. doi: 10.1002/14651858. CD000980.
- http://wyborcza.pl/1,76842,8825688,Jogurty _nie_podnosza_odpornosci__Danone_zaplaci_21.html
- Linde K., Barrett B., Wolkart K. i wsp. Echinacea for preventing and treating the common cold. Cochrane Database Syst. Rev., 2007; (1): CD000530.
- Litzman J., Lokaj J., Krejcí M., Pesák S., Morgan G. Isoprinosine does not protect against frequent respiratory tract infections in childhood. Eur J Pediatr. 1999 Jan; 158 (1):
s. 32–37. - Liu S., Hu P., Du X., Zhou T., Pei X. Lactobacillus rhamnosus GG supplementation for preventing respiratory infections in children: a meta-analysis of randomized, placebo-controlled trials. Indian Pediatr. 2013 Apr; 50 (4): 377–381.
- Urashima M., Segawa T., Okazaki M., Kurihara M., Wada Y., Ida H. Randomized trial of vitamin D supplementation to prevent seasonal influenza A in schoolchildren. Am J Clin Nutr. 2010 May; 91 (5): 1255-60. doi: 10.3945/ajcn.2009.29094.
- Yakoob M.Y., Salam R.A., Khan F.R., Bhutta Z.A. Vitamin D supplementation for preventing infections in children under five years of age. Cochrane Database Syst Rev. 2016 Nov 9; 11: CD008824.
Przypisy
- Przy założeniu, że pacjent choruje tylko na mukowiscydozę ↩︎
- http://wyborcza.pl/1,76842,8825688,Jogurty_nie_podnosza_odpornosci__Danone_zaplaci_21.html ↩︎
- Hemilä H., Chalker E. Vitamin C for preventing and treating the common cold. Cochrane Database Syst Rev. 2013 Jan 31; (1): CD000980. doi: 10.1002/14651858. CD000980. ↩︎
- Urashima M., Segawa T., Okazaki M., Kurihara M., Wada Y., Ida H. Randomized trial of vitamin D supplementation to prevent seasonal influenza A in schoolchildren. Am J Clin Nutr. 2010 May; 91 (5): 1255-60. doi: 10.3945/ajcn.2009.29094. ↩︎
- Yakoob M.Y., Salam R.A., Khan F.R., Bhutta Z.A. Vitamin D supplementation for preventing infections in children under five years of age. Cochrane Database Syst Rev. 2016 Nov 9; 11: CD008824. ↩︎
- Linde K., Barrett B., Wolkart K. i wsp. Echinacea for preventing and treating the common cold. Cochrane Database Syst. Rev., 2007; (1): CD000530. Echinacea for preventing and treating the common cold. Cochrane Database Syst Rev. 2014 Feb 20; (2): CD000530. doi: 10.1002/14651858.CD000530. ↩︎
- Litzman J., Lokaj J., Krejcí M., Pesák S., Morgan G. Isoprinosine does not protect against frequent respiratory tract infections in childhood. Eur J Pediatr. 1999 Jan; 158 (1): s. 32–37. ↩︎
- Bernatowska E., Feleszko W., Cukrowska B. et al. Immunomodulacja w wieku rozwojowym w praktyce lekarza podstawowej opieki zdrowotnej – fakty i mity. Pediatr Dypl. 2013; 17 (1): s. 27–37. ↩︎
- 9 W skrócie LGG. ↩︎
- Liu S., Hu P., Du X., Zhou T., Pei X. Lactobacillus rhamnosus GG supplementation for preventing respiratory infections in children: a meta-analysis of randomized, placebo-controlled trials. Indian Pediatr. 2013 Apr; 50 (4): 377–381. ↩︎
- Hao Q., Dong B.R., Wu T. Probiotics for preventing acute upper respiratory tract infections. Cochrane Database Syst Rev. 2015 Feb 3; (2): CD006895. doi: 10.1002/14651858. ↩︎
- Del-Rio-Navarro B.E., Espinosa Rosales F., Flenady V., Sienra-Monge J.J. Immunostimulants for preventing respiratory tract infection in children. Cochrane Database Syst Rev. 2006 Oct 18; (4): CD004974. Cazzola M., Anapurapu S., Page C.P. Polyvalent mechanical bacterial lysate for the prevention of recurrent respiratory infections: a meta-analysis. Pulm Pharmacol Ther. 2012 Feb; 25 (1): 62-8. doi: 10.1016/j.pupt.2011.11.002. ↩︎